Nepaisant didelės pažangos, kurią šiuolaikinė medicina padarė infekcijų gydymo ir prevencijos srityje, pūlingas mastitas ir toliau išlieka neatidėliotina chirurgijos problema. Ilgi hospitalizacijos laikotarpiai, didelis atkryčių procentas ir su tuo susijęs kartotinių operacijų poreikis, sunkaus sepsio atvejai ir prasti kosmetiniai gydymo rezultatai lydi šią dažną patologiją.
TLK-10 kodas
N61 Uždegiminės krūties ligos
Pūlinio mastito priežastys
Žindymo laikotarpiu pūlingas mastitas pasireiškia 3,5-6,0% gimdančių moterų. Daugiau nei pusei moterų tai pasireiškia per pirmąsias tris savaites po gimdymo. Prieš pūlingą mastitą pasireiškia laktostazė. Jei pastaroji nepraeina per 3-5 dienas, tada išsivysto viena iš klinikinių formų.
Bakteriologinis laktacijos pūlingo mastito vaizdas ištirtas gana gerai. 93,3-95,0% atvejų jį sukelia Staphylococcus aureus, aptiktas monokultūroje.
Nelaktacinis pūlingas mastitas suserga 4 kartus rečiau nei laktacinis. Jo atsiradimo priežastys yra šios:
- krūties sužalojimas;
- ūminės pūlingos-uždegiminės ir alerginės odos ir poodinio pieno liaukos ligos (furunkulas, karbunkulas, mikrobinė egzema ir kt.);
- fibrocistinė mastopatija;
- gerybiniai krūties navikai (fibroadenoma, intraduktalinė papiloma ir kt.);
- piktybiniai krūties navikai;
- svetimų sintetinių medžiagų implantavimas į liaukos audinį;
- specifinės infekcinės pieno liaukų ligos (aktinomikozė, tuberkuliozė, sifilis ir kt.).
Nelaktacinio pūlingo mastito bakteriologinis vaizdas įvairesnis. Maždaug 20 % atvejų nustatomos Enterobacteriaceae šeimos bakterijos P. aeruginosa, taip pat ne klostridinė anaerobinė infekcija, susijusi su Staphylococcus aureus arba Enterobacteriaceae.
Tarp daugybės literatūroje pateiktų ūminio pūlingo mastito klasifikacijų didžiausio dėmesio nusipelno plačiai paplitusi N. N. Kanšino (1981) klasifikacija.
I. Ūminis serozinis.
II. Ūminis infiltracinis.
III. Abscesinis pūlingas mastitas:
- Aposteminis pūlingas mastitas:
- ribotas,
- difuzinis.
- Krūties abscesas:
- vienišas,
- kelių ertmių.
- Mišrus pūlinis pūlingas mastitas.
Pūlinio mastito simptomai
Žindymo pūlingas mastitas prasideda ūmiai. Paprastai jis praeina per serozinių ir infiltracinių formų etapus. Pieno liaukos tūris šiek tiek padidėja, o virš jos atsiranda odos hiperemija, nuo vos pastebimos iki ryškios. Palpuojant nustatomas aštriai skausmingas be aiškių ribų infiltratas, kurio centre galima aptikti minkštėjimo židinį. Moters gerovė labai nukenčia. Atsiranda stiprus silpnumas, miego sutrikimas, apetito praradimas, kūno temperatūros padidėjimas iki 38-40°C, šaltkrėtis. Klinikinis kraujo tyrimas atskleidžia leukocitozę su neutrofiliniu poslinkiu ir ESR padidėjimu.
Nelaktacinis pūlingas mastitas turi neryškesnį klinikinį vaizdą. Pradinėse stadijose vaizdą lemia pagrindinės ligos klinika, kurią lydi pūlingas krūties audinio uždegimas. Dažniausiai ne laktacijos metu pūlingas mastitas pasireiškia kaip subareolinis abscesas.
Pūlinio mastito diagnozė
Pūlingas mastitas diagnozuojamas pagal būdingus uždegiminio proceso simptomus ir nesukelia jokių sunkumų. Jei kyla abejonių dėl diagnozės, reikšminga pagalba suteikia pieno liaukos punkciją stora adata, kuri atskleidžia pūlingo sunaikinimo vietą, gylį, eksudato pobūdį ir kiekį.
Sunkiausiais diagnozavimo atvejais (pavyzdžiui, apostematiniu pūlingu mastitu) pieno liaukos ultragarsas leidžia išsiaiškinti uždegiminio proceso stadiją ir absceso susidarymo buvimą. Tyrimo metu, esant destruktyviajai formai, nustatomas liaukos audinio echogeniškumo sumažėjimas, susidarius hipoechogeniškumo zonoms tose vietose, kur kaupiasi pūlingas turinys, išsiplečiant pieno latakams ir infiltruojant audinius. Esant nelaktaciniam pūlingam mastitui, ultragarsas padeda nustatyti krūties navikus ir kitas patologijas.
Pūlinio mastito gydymas
Chirurginio metodo pasirinkimas priklauso nuo paveikto audinio vietos ir tūrio. Sergant subareoliniu ir centriniu intramamminiu pūlingu mastitu, atliekamas parareolinis pjūvis. Mažoje pieno liaukoje iš tos pačios prieigos galima atlikti CHO, užimantį ne daugiau kaip du kvadrantus. Chirurginiu būdu gydant pūlingą mastitą, besitęsiantį iki 1-2 viršutinių arba vidurinių kvadrantų, esant intramaminei viršutinių kvadrantų formai, pagal Angerer daromas radialinis pjūvis. Remiantis Mostkovoy, prieiga prie šoninių pieno liaukos kvadrantų atliekama per išorinę perėjimo raukšlę. Kai uždegimo židinys lokalizuotas apatiniuose kvadrantuose, sergant retropieniniu ir visišku pūlingu mastitu, pieno liaukoje padaromas pjūvis Henningo metodu, be to, nepatenkinama kosmetinė rezultato, išsivysto Bardengeuer mammoptozė, kuri tęsiasi išilgai galima apatinė pereinamoji pieno liaukos raukšlė. Gennigo ir Rovninskio metodai nėra kosmetiniai, jie neturi jokių pranašumų prieš minėtus, todėl šiuo metu praktiškai nenaudojami.

Pūlinio mastito chirurginis gydymas grindžiamas CHOGO principu. Pažeisto krūties audinio ekscizijos mastą daugelis chirurgų vis dar sprendžia dviprasmiškai. Siekiant išvengti pieno liaukos deformacijos ir deformacijos, kai kurie autoriai teikia pirmenybę švelniems gydymo būdams, kuriuos sudaro pūlingo židinio atidarymas ir nutekėjimas iš nedidelio pjūvio su minimalia nekrektomija arba visai be jo. Kiti, dažnai tokia taktika pažymėdami ilgalaikį intoksikacijos simptomų išlikimą, didelį pakartotinių operacijų poreikį, sepsio atvejus, susijusius su nepakankamu pažeisto audinio pašalinimu ir proceso progresavimu, mūsų nuomone, pagrįstai pasisako už intoksikacijos simptomus. radikalus COGO.
Negyvybingas ir infiltruotas krūties audinys pašalinamas sveikuose audiniuose, prieš prasidedant kraujavimui iš kapiliarų. Esant nelaktaciniam pūlingam mastitui fibrocistinės mastopatijos, fibroadenomų fone, atliekama intervencija naudojant sektorinės rezekcijos tipą. Visais pūlingo mastito atvejais būtina atlikti histologinį pašalinto audinio tyrimą, kad būtų išvengta piktybinių navikų ir kitų pieno liaukų ligų.
Literatūroje plačiai aptariamas pirminio ar pirminio uždelsto siūlės panaudojimo klausimas po radikalaus COGO su drenažo ir aspiracinio pūlinio formos žaizdos plovimu. Pastebėjus šio metodo privalumus ir su tuo susijusį gydymo ligoninėje trukmės sutrumpėjimą, visgi reikėtų atkreipti dėmesį į gana didelį žaizdų pūliavimo dažnį, kurio statistika literatūroje iš esmės ignoruojama. Pasak A.P.Chadajevo (2002), klinikoje, skirtoje pūlingam mastitui gydyti, uždėjus pirminį siūlą, žaizdos pūliavimo dažnis yra ne mažesnis kaip 8,6%. Nepaisant nedidelio pūliavimo procento, atviras žaizdos gydymo metodas, po kurio uždedamas pirminis uždelstas arba antrinis siūlas, turėtų būti laikomas saugesniu plačiai paplitusiam klinikiniam naudojimui. Taip yra dėl to, kad kliniškai ne visada įmanoma tinkamai įvertinti pūlingo-uždegiminio proceso audinių pažeidimo mastą ir dėl to atlikti pilną nekrektomiją. Neišvengiamas antrinės nekrozės formavimasis ir didelis žaizdos užterštumas patogeniniais mikroorganizmais padidina pūlingo uždegimo pasikartojimo riziką uždėjus pirminį siūlą. Didelę likutinę ertmę, susidariusią po radikalaus CHO, sunku pašalinti. Susikaupęs eksudatas ar hematoma dažnai sukelia žaizdos pūliavimą net esant iš pažiūros tinkamo drenažo. Nepaisant to, kad krūties žaizda gyja pirminiu tikslu, kosmetinis rezultatas po operacijos naudojant pirminį siūlą paprastai palieka daug norimų rezultatų.
Dauguma gydytojų laikosi dviejų etapų pūlingo mastito gydymo strategijos. Pirmajame etape atliekame radikalų COGO. Žaizdą gydome atvirai, naudodami vandenyje tirpius tepalus, jodoforo tirpalus ar drenuojančius sorbentus. Esant SIRS ir dideliems pieno liaukos pažeidimams, skiriame antibakterinį gydymą (oksacilino 1,0 g 4 kartus per dieną į raumenis arba cefazoliną 2,0 g 3 kartus į raumenis). Ne laktacijos pūlingo mastito atveju empirinis antibakterinis gydymas apima cefazoliną + metronidazolą arba linkomiciną (klindamiciną) arba amoksiklavą monoterapijoje.
Pooperacinio gydymo metu chirurgas turi galimybę kontroliuoti žaizdos procesą, nukreipti jį tinkama linkme. Laikui bėgant uždegiminiai pokyčiai žaizdos srityje nuolat stabdomi, jos užterštumas mikroflora sumažėja žemiau kritinio lygio, ertmė iš dalies užpildoma granulėmis.
Antrame etape, po 5-10 dienų, atliekame krūties žaizdos odos persodinimą vietiniu audiniu. Atsižvelgiant į tai, kad daugiau nei 80% pacientų, sergančių pūlingu mastitu, yra moterys iki 40 metų, atkuriamojo gydymo etapą laikome itin svarbiu ir būtinu geriems kosmetiniams rezultatams pasiekti.
Atliekame odos persodinimą pagal J. Zoltano metodą. Išpjaunami odos kraštai, sienelės ir žaizdos apačia, suteikiant, jei įmanoma, pleišto formą, patogią susiūti. Žaizda nusausinama plonu perforuotu drenažu, išvedamu per priešpriešines angas. Likutinė ertmė pašalinama ant atrauminės adatos uždedant gilias įsiurbimo siūlų siūles. Ant odos uždedamas intraderminis siūlas. Drenažas prijungtas prie pneumatinio aspiratoriaus. Nereikia nuolat plauti žaizdos taikant dviejų etapų gydymo taktiką, atliekama tik žaizdos išskyros aspiracija. Paprastai drenažas pašalinamas 3 dieną. Sergant laktorėja, drenažas gali likti žaizdoje ilgesnį laiką. Intraderminis siūlas pašalinamas po 8-10 dienų.
Atliekant odos persodinimą, kai pūlingas procesas atslūgo, komplikacijų skaičius gali sumažėti iki 4,0%. Tuo pačiu metu mažėja pieno liaukos deformacijos laipsnis ir padidėja kosmetinis intervencijos rezultatas.
Paprastai pūlingas-uždegiminis procesas pažeidžia vieną pieno liauką. Dvišalis laktacijos pūlingas mastitas yra gana retas, pasireiškiantis tik 6% atvejų.
Kai kuriais atvejais, kai dėl pūlingo mastito yra plokščia mažo dydžio pieno liaukos žaizda, ji susiuvama sandariai, nenaudojant drenažo.
Sunkių formų pūlingo nelaktacinio pūlingo mastito, pasireiškiančio dalyvaujant anaerobinei florai, gydymas, ypač pacientams, kurių ligos istorija yra sudėtinga, kelia didelių sunkumų. Sepsio išsivystymas didelio pūlingo-nekrozinio židinio fone lemia didelį mirtingumą.
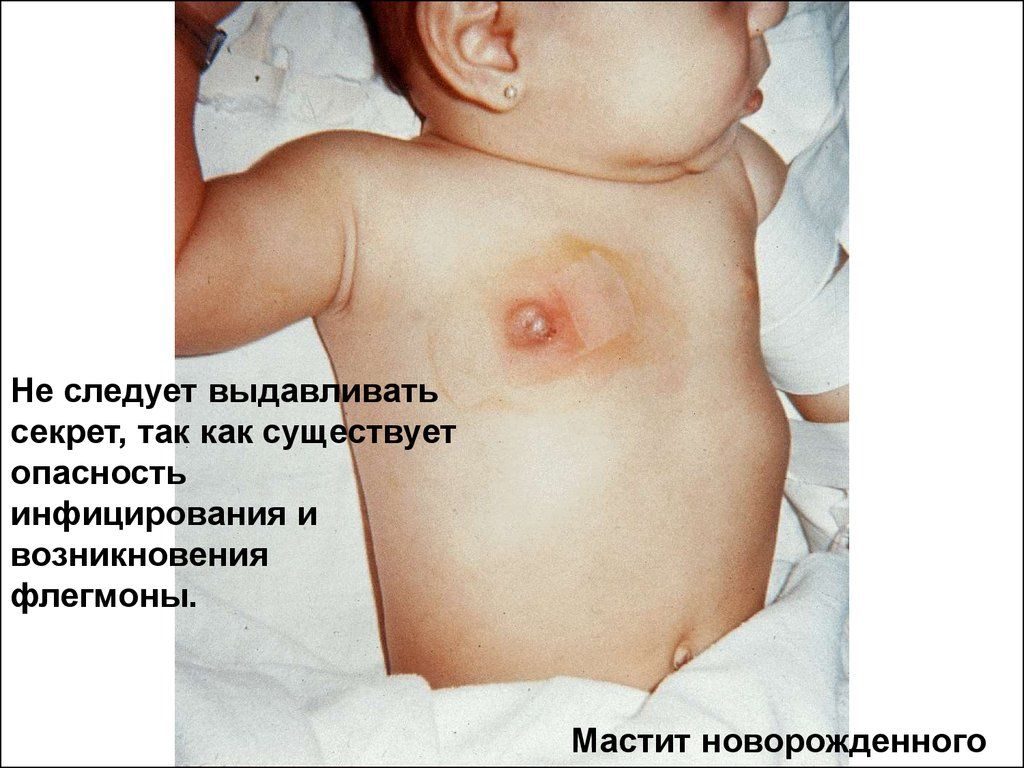
Šia liga dažnai susergama pirmaisiais vaiko gyvenimo mėnesiais. Jis pasireiškia ūmiai, kai temperatūra pakyla iki aukštų verčių, patinsta pieno liauka, pakinta odos spalva areolės srityje ir išsivysto pūlinys. Neteisingai gydant, procesas gali apibendrinti ir išsivystyti septinis komponentas. Mergaičių ir berniukų nuo gimimo iki trejų metų sergamumas šia liga panašus (pagal statistiką).
Pagal TLK10 (Tarptautinė statistinė ligų klasifikacija) naujagimių mastitas žymimas kodu P39.0.
Gydytojai visame pasaulyje labai dažnai remiasi šia klasifikacija. Tai padeda atvaizduoti statistinius duomenis ir atsakyti į daugybę klausimų, susijusių su įvairių ligų diagnostika, gydymu, prognozėmis.
Infekcinis pieno liaukos pūlinys kūdikiams yra dažnas. Tai gali pasireikšti abiejų lyčių, skirtingų amžiaus grupių vaikams. Tačiau mergaitės iki vieno mėnesio yra jautresnės šiai patologijai.
Labai dažnai mastito vystymasis kūdikiui atsiranda fiziologinės mastopatijos fone. Priežastis gali būti estrogenų hormonai iš motinos. 7 nėštumo mėnesį jie pereina iš motinos vaisiui, o kūdikiams išsivysto hormonų pusiausvyros sutrikimas. Laikantis tinkamo požiūrio ir higienos, liga gali praeiti savaime per savaitę. Savarankiškas gydymas gali sukelti infekciją. Priežastis dažnai gali būti dezinfekuojančių tepalų naudojimas, mamų kompresai ant liaukos, tvirtas krūties tvarsliava.

Daktaras Komarovskis mano, kad svarbu nepakenkti tais atvejais, kai galima tiesiog palikti vaiką ramybėje ir laikytis paprastų higienos taisyklių.
Dažnai per didelė priežiūra gali sukelti infekciją (valymas skalbimo šluoste, šiurkščių vietų pašalinimas, išskyrų išspaudimas). Pūlingas mastitas gali išsivystyti nusilpusiam vaikui, kurio imunitetas sumažėjęs. Kitos priežastys – aptempti, šiurkštūs ar nešvarūs drabužiai, retas kūdikio maudymas.
Be išorinių priežasčių, gali būti ir vidinių, dėl kurių atsiranda ši patologija. Tai yra kartu vykstantys infekciniai ir uždegiminiai procesai vaiko kūne. Jie gali plisti per kraują ar limfą. Jų savalaikis gydymas gali užkirsti kelią naujų patologijų vystymuisi.
Šiame amžiuje geriau susilaikyti nuo bučinių. Infekcija gali patekti per vaiko burną ir išplisti į vidų. Pūlinio mastito pavojus yra susijęs su galimybe nedelsiant išsivystyti sepsiui. Rizikos veiksniai taip pat yra komplikuota akušerinė ir ginekologinė istorija, urogenitalinės ligos ir motinos kvėpavimo takų virusinės infekcijos.
Natūralus maitinimas šiandien vaidina svarbų vaidmenį. Motinos pienas yra galinga imuninė vaiko kūno apsauga. Dirbtinis maitinimas nuo pirmųjų dienų dažnai yra būtina sąlyga, kad sumažėtų vaiko organizmo apsauga ir išsivystytų pūlinga infekcija.

Mastito simptomai vaikui
Klinikinis pūlingo mastito ir maitinimo krūtimi vaizdas panašus, mamos dažnai painioja šias diagnozes.
Esant fiziologinei mastopatijai, kuri išsivysto dėl hormonų disbalanso, nėra infekcijos ar aukštos temperatūros. Vaikas jaučiasi gana normaliai ir ramiai. Vienintelis pasireiškimas yra pieno liaukų padidėjimas, tačiau odos spalva virš jų nesikeičia. Gali išsiskirti tam tikras pilkos arba baltos spalvos sekreto kiekis, panašus į priešpienį. Tinkamai prižiūrint, maitinimas krūtimi dažnai praeina savaime be gydymo. Norėdami tai padaryti, mamai tereikia:
- kruopščiai išlyginkite vaiko drabužius ir patalynę
- naudokite minkštus medvilninius audinius
- reguliariai maudyti kūdikį
Kad išvengtumėte bakterijų, krūtį galite uždėti sausu, švariu, minkštu skudurėliu, dažnai jį keisdami. Negalima daryti kompresų (šaltų, karštų), naudoti tepalų, liaudiškų receptų, išspausti sekreto.
Jei nesilaikysite higienos taisyklių, neskirsite deramo dėmesio vaiko priežiūrai arba, atvirkščiai, per daug gydysite, galite užsikrėsti infekcija. Ištinusios pieno liaukos pūlinys sukels patologinių simptomų kompleksą – pūlingą mastitą.
Kūdikiams ši liga dažnai prasideda septintą–dešimtą dieną po gimimo su intoksikacijos simptomais. Aukšta temperatūra, miego sutrikimai, nepatenkinama bendra vaiko būklė, mažėja apetitas, gali viduriuoti. Lygiagrečiai vystosi vietiniai simptomai.
Pieno liauka padidėja, dažniausiai vienoje pusėje. Oda aplink areolę iš pradžių būna hiperemiška (paraudusi), vėliau tampa melsvai violetinė. Palietus vaikas reaguoja aštriai rėkdamas ir verkdamas. Temperatūra virš židinio padidinama, o vėliau pridedamas svyravimas (pulsacija) – susiformavusio pūlinio požymis. Spaudžiant gali išsiskirti nedidelis pūlių kiekis, bet gali būti ir savaiminis pūlingo sekreto išsiskyrimas. Šie simptomai, rodantys vietinį uždegiminį procesą, vystosi greitai, nors ir nuosekliai. Norint pasirinkti tinkamą gydymo būdą, būtina atsižvelgti į pūlingo mastito stadiją.
Etapai
- Pradinėje stadijoje - serozinis mastitas, vietiniai reiškiniai silpnai išreikšti serozinio skysčio kaupimu, odos spalva dažnai nepakinta. Būdingas pieno liaukos pabrinkimas, bendros vaiko būklės pablogėjimas, žema temperatūra. Šiame etape diferencinė diagnozė atliekama su fiziologine mastopatija, siekiant parinkti teisingą gydymo taktiką.
- Infiltracijos stadija atsiranda, kai procesas pereina į gretimus audinius, susidaro difuzinis pažeidimas, kurį lydi odos paraudimas, skausmas ir aukšta temperatūra.
- Tada susilieja infiltracijos židiniai, daug kaupiasi leukocitų, kurie kovoja su infekcija, susidaro pūliai. Dažnai procesas gali plisti į apatinius audinius, kai susidaro flegmona ir gangrena - pūlinga stadija.
- Komplikacijos ir pasekmės. Šiame etape vaikų mastitas yra pavojingas, nes jis gali greitai išsivystyti ir virsti sepsiu. Būtina kuo greičiau pradėti gydymą ir, jei reikia, gydytojo rekomendacija, sutikti su operacija. Nors tokia operacija būsimai mamai turės nepageidaujamų pasekmių, ji atliekama dėl sveikatos ir apie tai nekalbama.
Diagnostika
Vėlesniam gyvenimui mergaičių mastitas yra pavojingesnis nei berniukų, nes gali užsikimšti pieno latakai, o ateityje gali būti stebima pieno liaukų asimetrija. Paauglystėje atsiranda ir nepageidaujamų pasekmių: mergaitei paaugus ir tapus mamai gali kilti problemų dėl laktacijos. Tuomet šioms moterims gresia onkologija ir mastopatija.
Tarp papildomų tyrimo metodų pakanka nustatyti bendruosius klinikinius tyrimus. Bendras vaiko kraujo tyrimas dažnai rodo aukštą leukocitozę su juostos poslinkiu ir ESR padidėjimu. Tačiau dėl imuninės sistemos nebrandumo kraujo nuotraukose gali ir nebūti ryškių pokyčių. Tačiau tai neatmeta ūminio infekcinio proceso.
Gydymas
Gydymo taktika priklauso nuo proceso stadijos ir masto.
Pradinėse stadijose – seroziniame ir infiltraciniame – gydymas dažnai apsiriboja tik konservatyviais metodais. Vaikas paguldomas ant lovos, ant krūtinės uždedamas šaltis. Atsižvelgiant į bakterinės floros jautrumą, atliekamas bakteriologinis tyrimas ir skiriamas antibiotikas. Lygiagrečiai atliekamas karščiavimą mažinantis, analgetikas ir priešuždegiminis gydymas. Dažniausiai tai vaistai, kurių veiklioji medžiaga yra paracetamolis – jį galima vartoti nuo pirmųjų vaiko gyvenimo dienų. Be to, naudojami vietiniai preparatai – vandenyje tirpūs tepalai, kurie turi nuskausminamą, antibakterinį poveikį, o kartu ir skatina gijimą.
Susidarius flegmonai ir abscesui, kūdikis nedelsiant operuojamas. Pažeistos liaukos vietos atidaromos, nuplaunamos ir nusausinamos. Vaiko gydymas antibiotikais tęsiamas gydytojo nuožiūra.

Adjuvantinė terapija
Gydytojai dažnai nerekomenduoja naudoti tradicinės medicinos, naudojant įvairius tepalus, tinktūras, kamparo aliejų. Visa tai gali sukelti skaudžių pasekmių, nes... yra infekcijų ir alergenų patekimo į vaiko organizmą pavojus. Todėl geriau griežtai laikytis gydytojo rekomendacijų ir neužsiimti mėgėjiška veikla.
Reabilitacijos laikotarpiu dažnai skiriamas bendras atstatomasis ir fizioterapinis gydymas. Vitaminų, mineralinių kompleksų skyrimas, taip pat tinkama subalansuota mityba padės vaikui greičiau atsigauti ir sustiprėti.
Tai pasekmės, kurios gali atsirasti dėl nedėmesingumo ir paprastų kūdikio higienos taisyklių ir „auksinės medicinos taisyklės“ nepaisymo – užkirsti kelią ligai lengviau nei ją gydyti!
Mastitas (krūties uždegimas) - pieno liaukų uždegimas. Periduktinis mastitas (plazmacitinis mastitas, subareolinis abscesas) yra papildomų liaukų uždegimas areolės srityje. Naujagimių mastitas yra mastitas, kuris atsiranda pirmosiomis gyvenimo dienomis dėl hiperplazinių liaukų elementų infekcijos.
Kodas pagal tarptautinę ligų klasifikaciją TLK-10:
- O91.2
- P39.0
- P83.4
Klasifikacija. Pagal srautą.. Ūmus: serozinis, pūlingas, flegmoninis, gangreninis, pūlinis.. Lėtinis: pūlingas, nepūlingas. Pagal lokalizaciją: subareolinis, intramammary, retromammary, difuzinis (panmastitas).
Etiologija. Žindymo laikotarpis (atsiranda pogimdyminiu laikotarpiu; žr. „Žindymas“). Bakterinės (streptokokai, stafilokokai, pneumokokai, gonokokai, dažnai derinami su kita kokokų flora, Escherichia coli, Proteus). Karcinomatinis.
Priežastys
Rizikos veiksniai. Žindymo laikotarpis: sutrikęs pieno nutekėjimas per pieno latakus, spenelių ir areolės įtrūkimai, netinkama spenelių priežiūra, asmens higienos pažeidimai. Pūlingos krūtų odos ligos. SD. Reumatoidinis artritas. Silikono/parafino krūtų implantai. Paėmęs GK. Krūties naviko pašalinimas, po kurio taikoma radioterapija. Ilga rūkymo istorija.
Simptomai (požymiai)
Klinikinis vaizdas
. Ūminis serozinis mastitas(gali progresuoti vystantis pūliniam mastitui) .. Staiga prasidėjęs .. Karščiavimas (iki 39-40°C) .. Stiprus pieno liaukos skausmas .. Liauka padidėjusi, įsitempusi, oda virš pažeidimo yra hiperemija, palpuojant yra skausmingas infiltratas su neaiškiomis ribomis.
. Ūminis pūlingas abscesinis mastitas.. Karščiavimas, šaltkrėtis.. Skausmas liaukoje.. Krūtinė: odos paraudimas virš pažeidimo, aštrus skausmas palpuojant, infiltrato minkštėjimas centre su svyravimais.. Regioninis limfadenitas.
. Ūminis pūlingas flegmoninis mastitas.. Sunki bendra būklė, karščiavimas.. Pieno liauka smarkiai padidėjusi, skausminga, pastelinė, infiltratas be aštrių ribų užima beveik visą liauką, oda virš infiltrato hiperemiška, melsvo atspalvio.. Limfangitas, regioninis limfadenitas.
Diagnostika
Gydymas
GYDYMAS
Konservatyvi terapija. Motinos ir vaiko izoliacija nuo kitų motinų ir naujagimių. Tvarstis arba liemenėlė, palaikanti pieno liauką. Sausas karštis ant pažeistos pieno liaukos. Pieno ištraukimas iš pažeistos liaukos, siekiant sumažinti jos prisipildymą. Nustokite maitinti krūtimi, jei išsivysto pūlingas mastitas. Jei siurbimas neįmanomas ir reikia slopinti laktaciją, naudojami vaistai, slopinantys prolaktino susidarymą - kabergolinas 0,25 mg 2 kartus per dieną dvi dienas, bromokriptinas 0,005 g 2 kartus per dieną 4-8 dienas. Žindymo metu tęsiamas antimikrobinis gydymas - pusiau sintetiniai penicilinai, cefalosporinai: cefaleksinas 500 mg 2 kartus per dieną, cefakloras 250 mg 3 kartus per dieną, amoksicilinas + klavulano rūgštis 250 mg 3 kartus per dieną; jei įtariama anaerobinė mikroflora, klindamicinas 300 mg 3 kartus per dieną (atsisakius maitinti, galima vartoti bet kokius antibiotikus). NVNU. Nutraukus maitinimą, dimetilsulfoksido tirpalas praskiedus 1:5, lokaliai.
Chirurgija. Smulkios adatos turinio aspiracija. Jei punkcijos neveiksmingos, atidarykite ir nusausinkite abscesą atsargiai atskirdami visus tiltelius. Chirurginiai pjūviai.. Subareoliniam abscesui - palei areolės kraštą.. Intramaminis abscesas - radialinis.. Retromamminis - išilgai popieninės raukšlės. Esant nedideliam grybelinės ar tuberkuliozinės etiologijos židinio dydžiui ar lėtiniam abscesui, galima jį iškirpti su gretimais pakitusiais audiniais. Procesui progresuojant vystantis panmastitui, liauka pašalinama (paprasta mastektomija).
Komplikacijos. Fistulės susidarymas. Subkrementinė flegmona. Sepsis.
Eiga ir prognozė yra palanki. Visiškas pasveikimas įvyksta per 8-10 dienų, tinkamai nusausinant.
Prevencija. Kruopšti pieno liaukų priežiūra. Šėrimo higienos palaikymas. Minkštinančių kremų naudojimas. Pieno išreiškimas.
TLK-10. O91.2 Su gimdymu susijęs nesupūliuojantis mastitas. P39.0 Naujagimių infekcinis mastitas. N61 Uždegiminės pieno liaukų ligos. P83.4 Naujagimio pieno liaukų patinimas
Nelaktacinis mastitas – tai uždegiminis pieno liaukos procesas, kurį sukelia bakterinė infekcija, cheminis ar mechaninis pažeidimas. Patologija nėra susijusi su žindymu ir atsiranda pacientams, sergantiems hormonų disbalansu ar kitomis infekcinėmis ligomis. Rizikos grupėje yra 15–45–50 metų moterys. TLK-10 ši mastito forma yra N60–N64 skyriuje „Su gimdymu nesusijusios krūties ligos“. Patologijai buvo suteiktas numeris N61.
Pagrindinės priežastys
Nelaktacinį mastitą sukelia mikrobai ir bakterijos, kurios prasiskverbia pro pieno latakus ir išplinta į jungiamąjį audinį. Daugeliui pacientų vienas krūties kvadrantas užsidega, rečiau – kelios iš karto.
Ūmus ir 69–85% atvejų sukelia Staphylococcus aureus. Lėtinės – gramneigiami mikroorganizmai, atsparūs klasikinei antibiotikų terapijai.
Infekcija į pieno liaukas patenka dviem būdais: iš išorės ir iš vidaus. Dažniausios išorinės priežastys yra šios:
- mechaniniai krūtinės sužalojimai;
- įtrūkę speneliai;
- plastinė krūtų didinimo operacija gelio ar silikono implantais;
- dažnos išskyros iš spenelių, kurias sukelia hormoninis disbalansas;
- hipotermija.
Mastito sukėlėjas į pieno latakus gali patekti ir iš lytinio partnerio, kuriam skauda gerklę, serga lėtiniu tonzilitu ar kariesu, burnos ertmės. Infekcija atsiranda preliudijų ar lytinių santykių metu.
Per limfinę sistemą bakterijos patenka ir į pieno liaukas. Moterims, sergančioms ne laktaciniu mastitu, dažnai diagnozuojamos ūminės arba latentinės kitų vidaus organų uždegiminės ligos. Dažniausios priežastys yra šios:
- pielonefritas;
- lėtinis tonzilitas;
- gimdos ar priedų uždegimas;
- tuberkuliozė;
- ŽIV ir AIDS;
- kraujo ligos;
- pažengęs kariesas.
Nelaktacinės mastito formos taip pat yra susijusios su hormoniniais sutrikimais moters organizme. Liga pasireiškia padidėjus ar sumažėjus estrogeno ir prolaktino kiekiui, taip pat fibrocistinių darinių krūtyje fone.
Yra trys pavojingiausi laikotarpiai:
- Paauglys, 14-18 metų. Kiaušidės sintetina daug estrogenų, o imunitetas mažėja dėl aktyvios organizmo pertvarkos. Hormoniniai pokyčiai ir imuninės sistemos problemos sudaro sąlygas uždegimo vystymuisi.
- Dauginasi, 19–35 m. Didelė dishormoninės hiperplazijos ir fibrocistinių darinių krūtyje tikimybė. Mastitas atsiranda dėl aktyvaus jungiamojo audinio dauginimosi ir liaukų hipertrofijos.
- Premenopauzė, 45–55 metai. Mažėja estrogenų koncentracija ir imunitetas, didėja jautrumas mikrobams ir bakterijoms.
Nelaktacinio mastito rūšys
Ne laktacinis mastitas skirstomas į du tipus: ūminį ir lėtinį. Ūminėje ligos eigoje uždegimas greitai plinta į minkštuosius audinius. Pieno liaukos viduje kaupiasi skystis, tada susidaro kapsulė, užpildyta pūlingu turiniu ar net kelios. Cista didėja ir netinkamai gydoma gali virsti abscesu.
Lėtinės formos krūtinėje jaučiamas mažas, neskausmingas gumbas. Tai praktiškai nesukelia diskomforto, todėl kai kuriems pacientams patariama tiesiog stebėti naviką ir nieko nedaryti. Kitiems skiriama operacija ir hormonų terapija, kad būtų išvengta atkryčių.
Ligos pavojus
Ne laktacijos metu atsirandantis pūlingas mastitas gali sukelti abscesą ir krūties audinio nekrozę. Pažengusi ligos forma sukelia sepsį – apsinuodijimą krauju, kuris sukelia sunkų organizmo apsinuodijimą ir mirtį.
Ūminė nelaktacijos mastito forma netinkamai gydant tampa lėtine. Pacientams, sergantiems lėtinėmis krūtų ligomis, dažnai atsiranda atkryčių ir pūlingų fistulių, dėl kurių reikia chirurginio gydymo.
Lėtinis mastitas taip pat sudaro sąlygas vystytis krūties vėžiui. Ligų simptomai yra panašūs, todėl moterys, turinčios įtartinų požymių, neturėtų atsisakyti visapusiško ištyrimo ir savigydos.
Simptomai
Įvairios mastito formos turi skirtingus simptomus. Ūminė versija prasideda staiga. Pirmiausia spenelio srityje atsiranda nedidelis gumbelis. Jį lydi pieno liaukos patinimas, odos paraudimas ir temperatūros padidėjimas iki 37–38 laipsnių. Krūtinėje atsiranda nedidelis slegiantis skausmas. Tai pirmoji arba serozinė ne laktacijos mastito stadija.
Kai serozinė stadija tampa infiltracinė, temperatūra pakyla iki 38–39 laipsnių ir atsiranda papildomų simptomų:
- kieti pavieniai ar keli gabalėliai, kurie skauda paspaudus;
- stiprus krūtų patinimas ir padidėjimas;
- galvos skausmas, silpnumas, galvos svaigimas ir kiti intoksikacijos požymiai;
- stiprus varginantis skausmas.
Infiltracinė stadija gali pereiti į pūlingą stadiją. Pacientas pajus padidėjusius intoksikacijos požymius, pažastų limfmazgiai bus uždegę. Pieno liaukos viduje esantys dariniai taps minkštesni ir elastingesni, prisipildys pūlių. Krūtinės skausmas sustiprės ir išplis į limfmazgius. Kai kuriems pacientams skausmas plinta į sritį po mentėmis ir riboja viršutinių galūnių mobilumą.
Lėtinio mastito simptomai nėra tokie ryškūs. Ultragarso aparatas parodo infiltrato ar absceso buvimą, tačiau suspaudimas paprastai nėra skausmingas palpuojant ir nėra lydimas kūno intoksikacijos. Sunkiais atvejais moterims gali atsirasti fistulių su menku sekretu.
Lėtinis ne laktacijos mastitas taip pat būdingas:
- padidėjusi leukocitų ir ESR koncentracija kraujyje;
- simptominė hipotenzija;
- kardiopalmusas;
- pūlių išsiskyrimas iš pažeisto spenelio;
- pieno liaukų deformacija.
Sergant lėtiniu nelaktaciniu mastitu, atsirandančiu dėl krūtų padidėjimo naudojant poliakrilamido gelį, fistulės gali išplisti į krūtinę ir pilvo sienas ir sukelti didžiulį pūliavimą.
Diagnostika
Pasireiškus pirmiesiems uždegimo simptomams, pieno liauką reikia parodyti ginekologui ar chirurgui. Gydytojas gali atlikti preliminarią diagnozę po vizualinio krūties apžiūros ir apčiuopimo.
Papildomi tyrimai padės patvirtinti diagnozę ir nustatyti ne laktacijos mastito priežastį:
- krūties ultragarsas, siekiant pašalinti vėžį;
- bendra kraujo analizė;
- bendra šlapimo analizė;
- sėti pūlius iš spenelio ar fistulės ant maistinių medžiagų;
- biopsija.
Jei ultragarsas neduoda tikslių rezultatų, gydytojas siunčia moterį atlikti mamografiją. Procedūra padės atskirti nelaktacinį mastitą nuo pieno latakų ir skilčių anomalijų, taip pat nuo krūties vėžio.
Pacientams, sergantiems pūliniu ir flegmonine forma, rekomenduojama atlikti darinio punkciją ir bakteriologinį jo turinio tyrimą. Taip pat moteris turėtų atlikti išsamų tyrimą, kad nustatytų, kokia liga sukėlė hormonų disbalansą ar susilpnėjo imunitetą ir išsivystė mastitas.
Gydymas
Nelaktacinis mastitas serozinėmis ir infiltracinėmis formomis gydomas konservatyviais metodais. Esant abscesui, infiltracinėms-pūlingoms ir flegmoninėms stadijoms, reikalinga chirurginė intervencija.
Konservatyvus gydymas
Pradinėje ligos stadijoje moterims patariama uždegimo vietą uždėti ledo paketu. Vietinė hipotermija lėtina infekcijos vystymąsi, mažina odos patinimą, skausmą ir paraudimą. Kad nesušaltų, šalti kompresai suvyniojami į audeklą ar rankšluostį.
Pacientams naudinga dėvėti specialius apatinius, kurie pakelia pieno liaukas ir apsaugo nuo stipraus patinimo ir sunkumo jausmo. Šalti kompresai ir atraminės liemenėlės papildomi nesteroidiniais vaistais nuo uždegimo:
- Butadionas;
- Ibuprofenas;
- Aspirinas.
Patinimas ir sunkumas pieno liaukoje pašalinami antihistamininiais vaistais. Veiksmingiausi laikomi:
- Tavegilis;
- difenhidraminas;
- Pipolfenas;
- Suprastinas.
Susilpnėjus imunitetui ir norint pagreitinti sveikimą, vaistai papildomi multivitaminų kompleksais, kuriuose yra vitaminų A ir E.
Antibakteriniai vaistai skiriami, jei pacientė skundžiasi stipriu krūtinės skausmu, karščiavimu ar karščiavimu, taip pat kai mastitas tęsiasi už vieno krūties kvadranto ir išplinta į sveikus audinius.
Infiltracinė ir serozinė ligos forma gydoma penicilino antibiotikais:
- flukloksacilinas;
- oksacilinas;
- ampicilinas;
- Dikloksacilinas;
- klavulanatas;
- Amoksicilinas.
Penicilino grupės antibiotikai gali būti pakeisti cefalosporinais. Ši narkotikų grupė apima:
- cefadroksilis;
- Cefuroksimas;
- cefaleksinas;
- Cefaclor.
Atsparios bakterijų ir mikrobų formos gydomos trečios ir ketvirtos kartos antibiotikais: aminoglikozidais ir fluorokvinolonais. Aminoglikozidai apima stretomiciną ir neomiciną. Fluorokvinolonų grupė apima:
- Ofloksacinas;
- pefloksacinas;
- Norfloksacinas;
- sparfloksacinas;
- Ciprofloksacinas.
Antibiotikai geriami. Dėl išskyrų iš spenelių, panašių į priešpienį, pacientams papildomai gali būti skiriama Parlodel ar panašių vaistų. Šios grupės vaistai slopina laktaciją ir gerina hormonų lygį.
Chirurgija
Nelaktacinis pūlingas mastitas gali būti gydomas tik chirurginiu būdu. Pūlinio ir infiltracinės-pūlingos stadijose darinys atidaromas ir turinys išsiurbiamas. Manipuliavimas atliekamas per nedidelį 0,5–1 cm ilgio pjūvį. Jis daromas virš didžiausio pūlių susikaupimo vietos.
Infiltrato ertmė plaunama antiseptiniais tirpalais arba antibiotikais. Į vidų įkišamas guminis drenažas ir paliekamas kelioms dienoms. Naudojant drenažą, iš infiltrato pašalinami pūliai, o žaizda nuplaunama.
Esant flegminiam ir gangreniniam mastito etapams, gydytojas gali pašalinti ne tik darinį, bet ir jį supančius audinius. Prieš operaciją pacientams skiriamas priešuždegiminis gydymas, kuris sumažina pažeidimą ir padeda nustatyti aiškias infiltrato ribas.
Reabilitacijos laikotarpiu moterims rekomenduojama atlikti vaistų terapiją, kad būtų išvengta komplikacijų ir atkryčių. Po operacijos gydytojas skiria į veną antibiotikų injekcijas ir natrio chlorido, gliukozės ir poligliucino tirpalus organizmui detoksikuoti. Antibakteriniai vaistai papildomi antihistamininiais vaistais, multivitaminų kompleksais ir vaistais nuo uždegimo.
Prevencija
Nelaktacinio mastito prevencija apima higienos taisyklių laikymąsi ir greitą gydytojo konsultaciją pajutus pirmuosius ligos simptomus. Specialistai nepataria savarankiškai gydytis ir laukti, kol infiltracinė stadija virs abscesu.
Pacientams, sergantiems hormonų disbalansu ir fibrocistine mastopatija, reikia reguliariai lankytis pas ginekologą ar mamologą ir stebėti pieno liaukų būklę. Moterys, sergančios lėtinėmis ir ūminėmis vidaus organų uždegiminėmis ligomis, neturėtų atsisakyti gydymo, nes infekcijos buvimas organizme sumažina imunitetą ir sudaro sąlygas mastito vystymuisi.
Kai kurios ne laktacijos mastito formos praeina savaime ir nereikalauja specialaus gydymo, tik stebėjimo. Kitos ligos formos gali išsivystyti į rimtas patologijas su daugybe komplikacijų, todėl, jei yra kokių nors pieno liaukų uždegimo požymių, reikia kreiptis į gydytoją ir laikytis visų specializuoto specialisto nurodymų.
Pieno liaukos uždegimas, kurį sukelia pieno stagnacija. Mastito išsivystymą skatinantis veiksnys yra įtrūkę speneliai.
Laktacijos mastito lazerio terapija atliekama siekiant pašalinti laktostazę ir vietinį uždegimą. Gydymo taktiką lemia ligos forma: sergant seroziniu mastitu, leidžiamas tiesioginis pieno liaukos švitinimas lazeriu; esant pūlingoms komplikacijoms, kurias lydi apsinuodijimas, karščiavimas ir pūlingų pūlių atsiradimas piene iš pažeistos pieno liaukos, siekiant apriboti pūlingą procesą, rekomenduojamas tiesioginis lazerio švitinimas, o tai palengvina tolesnę reikiamo tūrio chirurginę intervenciją.
Šiuo atveju pagrindinės terapinės priemonės numato lygiagretų poveikį imunokompetentingiems organams ir zonoms: užkrūčio liaukos projekcinė zona, kraujo švitinimas supravenine technika alkūnkaulio ir pažasties kraujagyslių projekcijoje, pažasties limfmazgiai pažeistoje pusėje.
Mažėjant ūminiams uždegiminiams reiškiniams: intoksikacijos simptomai, temperatūra nukrinta iki normalių ar subfebrilių reikšmių, mažėja pieno liaukos įtampa, leistinas tiesioginis pažeistos pieno liaukos švitinimas lazeriu: pirmiausia periferinėse dalyse, o vėlesniuose seansuose - projekcijoje. uždegimo šaltinio.
Reikia priminti, kad per visą ligos laikotarpį iš pažeistos pieno liaukos ištraukiamas ir vaikui neduodamas pienas, o antibiotikų terapijos metu vaikas perkeliamas į dirbtinį maitinimą visam antibiotikų vartojimo laikotarpiui. Abiejų tipų mastito atveju gydymas papildomas receptorių zonų, esančių dilbio išorinio paviršiaus projekcijoje, plaštakos nugaroje, blauzdos išoriniame ir priekiniame paviršiuje, priekinėje krūtinės ląstos sienelėje, paravertebralinėse zonose. stuburas Th1-Th7 projekcijoje ir apykaklės zona.
Ypač reikia pažymėti, kad pieno liaukos švitinimas lazeriu turi teigiamą poveikį pieno kokybei ir negali būti laikomas vaiko maitinimo apribojimų priežastimi.
Švitinimo režimai gydomoms vietoms gydant laktacijos mastitą
| Švitinimo zona | Skleidėjas | Galia | dažnis Hz | Ekspozicija, min | Purkštukas |
| Alkūnkaulio kraujagyslės NLBI, pav. 116, poz. "2" | BIC | 15-20 mW | - | 6-8 | KNS-Up, Nr. 4 |
| Krūtų sritis, pav. 116, poz. "4" | BI-1 | 6-8 W | 80-150 | 6-10 | LONO, M1 |
| Pažasties limfmazgiai, pav. 116, poz. "1" | BI-1 | 2 W | 300-600 | 2 | KNS-Up, Nr. 4 |
| Užkrūčio liaukos projekcija, pav. 116, poz. "3" | BIM | 35 W | 150 | 2 | - |
| Stuburas, Th1-Th5, pav. 116, poz. "5" | BIM | 20 W | 150-300 | 2-4 | - |
| Apykaklės sritis, pav. 120, poz. "1" | BIC | 10-15 mW | - | 8-10 | KNS-Up, Nr. 4 |
| Receptorių zona | BIM | 20 W | 150 | 4 | - |
Ryžiai. 116. Švitinimo zonos gydant laktacijos mastitą. Legenda: poz. „1“ - pažasties neurovaskulinio pluošto projekcija, poz. „2“ - alkūnkaulio kraujagyslės, poz. „3“ - užkrūčio liaukos projekcija, poz. „4“ - pieno liauka, numanoma laktostazės zona, poz. „5“ - segmentinės pieno liaukos inervacijos zona.
Gydymo kurso trukmę lemia teigiama dinamika. Pastebėtas modelis: kuo anksčiau pradedamas gydymas lazeriu, tuo trumpesnė kurso trukmė. Gydymas nuo pirmos ligos dienos nustato kurso trukmę per 3 procedūras. Pradėjus gydymo kursą 3 dieną ar vėliau, kurso trukmė – 8-10 ar daugiau procedūrų.


