I medici spesso devono affrontare un problema come la necrosi. I tipi, le cause e il trattamento di questa malattia possono essere facilmente classificati come informazioni rilevanti per la società moderna. Dopotutto, molte persone comuni riscontrano sintomi di necrosi tissutale e cellulare. E a volte il risultato di tale processo può essere. Pertanto, ha senso studiare questo problema.
Cos'è la necrosi
Questo termine implica la morte delle cellule del corpo umano con l'arresto definitivo delle loro funzioni. Cioè, l'attività vitale in una determinata area del corpo dopo il completamento dei processi necrotici non è più possibile.
Praticamente tutti i tipi di necrosi compaiono a causa dell'influenza di un irritante estremamente forte. A volte uno stimolo debole porta a uno stato simile. In questo caso l'esposizione deve essere prolungata per provocare danni gravi. Come esempio di sviluppo lento, vale la pena citare la trasformazione della distrofia reversibile in irreversibile. Questo processo è suddiviso in diverse fasi chiave. Parliamo di paranecrosi, quando i cambiamenti sono ancora reversibili, di necrobiosi (i cambiamenti sono irreversibili, ma le cellule sono ancora vive) e di necrosi, in cui avviene l'autolisi.
L'autolisi è intesa come il fatto dell'autodigestione di tessuti e cellule che sono morti a causa dell'influenza di alcuni enzimi. In realtà, questo processo è molto necessario per il corpo, poiché rende possibile la completa guarigione dopo la necrosi.
Impatto di vari fattori
Quando si studia questo argomento, sarebbe logico prestare attenzione ai fattori che possono causare la comparsa di vari tipi di necrosi. Il loro elenco è il seguente:
Termico. Esposizione a temperature inferiori a -10°C o superiori a +60°C.
Meccanico. Queste sono rotture, compressioni, schiacciamenti.
Circolatorio. Stiamo parlando della cessazione dell'afflusso di sangue ad una determinata area del corpo a causa dell'obliterazione di un vaso o di uno spasmo prolungato. Il vaso può anche essere compresso troppo strettamente da un laccio emostatico o bloccato da un coagulo di sangue. L'influenza del tumore non può essere esclusa.
Elettrico. A contatto con la corrente, il corpo può essere esposto a una temperatura critica, causando la morte cellulare.

Tossico. Alcuni tipi di necrosi possono derivare dalla decomposizione di microrganismi o dall'esposizione ai loro prodotti di scarto.
Neurogenico. A causa del danneggiamento dei tronchi nervosi del midollo spinale, si formano ulcere trofiche.
Chimico. Questo gruppo di fattori include l'esposizione ad alcali e acidi. I primi dissolvono le proteine e quindi provocano la necrosi da colliquazione umida. Questi ultimi causano la coagulazione delle proteine e portano allo sviluppo della necrosi secca della coagulazione.
Come puoi vedere, una varietà di fattori può influenzare le condizioni delle cellule.
Tipi di necrosi
La morte dei tessuti e delle cellule può manifestarsi in diversi modi. Inoltre, le differenze sono talvolta significative. Ecco i tipi più comuni di necrosi:
Cancrena. Questa è la necrosi dei tessuti che entrano in contatto con l'ambiente esterno. Può essere secco (necrosi coagulativa) o umido (distruzione dei tessuti colliquativi). Esiste anche una forma gassosa causata dall'azione di microrganismi sporigeni.
Ma a seconda della forma della malattia, il trattamento può differire in modo significativo. In particolare, il tipo più comune di necrosi - vascolare, richiede un approccio speciale, poiché stiamo effettivamente parlando di un infarto.
Intervento chirurgico
In caso di diagnosi di necrosi estesa del torace e degli arti, che interrompe in modo significativo la circolazione linfatica e sanguigna, nonché l'innervazione, viene eseguita la necrotomia. Questa è una dissezione del tessuto morto a causa di congelamento, ustioni e altri motivi. Con il suo aiuto puoi trasformare rapidamente la cancrena bagnata in secca.

Tale escissione e rimozione del tessuto morto viene effettuata solo dopo aver determinato i confini della necrosi utilizzando uno stimolo meccanico. Potrebbe trattarsi di un tocco con una sfera di metallo, uno strumento chirurgico o una puntura con l'ago di una siringa.
Talvolta l’intervento chirurgico viene rinviato fino alla completa demarcazione del tessuto necrotico. Parallelamente a ciò, è necessario effettuare una prevenzione competente dello sviluppo della cancrena umida.
Per non affrontare una diagnosi così pericolosa come la necrosi, dovresti inizialmente occuparti di prevenire l'esposizione a quei fattori che possono danneggiare i tessuti e le cellule, avviando così il processo della loro necrosi.
Risultati
Dopo aver esaminato i tipi di necrosi in base alle cause e ad altri fattori, possiamo concludere che questa malattia è estremamente pericolosa e richiede una diagnosi rapida e di alta qualità. Senza un trattamento professionale, la situazione sarà difficile da cambiare. Pertanto, la cosa migliore da fare ai primi sintomi che indicano la necrosi è consultare immediatamente un medico.
Necrosi. Apoptosi. Atrofia.
NECROSI- morte di cellule e tessuti in un organismo vivente (morte locale).
Cause di necrosi:
1. l'effetto di fattori fisici: alta e bassa temperatura, radiazioni ionizzanti, radiazioni ultraviolette, lesioni meccaniche, corrente elettrica
2. l'effetto di fattori chimici - l'effetto di acidi e alcali, sali di metalli pesanti, intossicazioni endogene - uremia, ittero ostruttivo, tossicosi della gravidanza, diabete mellito, acido cloridrico.
4. fattore vascolare - a causa di una diminuzione critica del flusso sanguigno arterioso - attacco cardiaco.
5. fattori allergici - nelle malattie infettive-allergiche e autoimmuni, danni a cellule e tessuti da parte di anticorpi, complessi immunitari e linfociti citotossici.
6. fattori neurotrofici - patologia del sistema nervoso centrale, midollo spinale, disturbi della conduzione nervosa - formazione di ulcere trofiche, non cicatrizzate, piaghe da decubito.
Secondo il meccanismo di sviluppo differenziare necrosi diretta e indiretta . La necrosi diretta si sviluppa con l'azione diretta di un fattore eziologico su tessuti e cellule (fisico, chimico, biologico). La necrosi indiretta si sviluppa quando il fattore eziologico agisce indirettamente attraverso il sistema vascolare, nervoso e immunitario (necrosi allergica, vascolare, trofoneurotica).
Segni morfologici di necrosi:
1.morte del nucleo- le modalità di morte del nucleo possono essere diverse e costituire sia gli stadi di un processo sia i meccanismi separati della sua morte.
- cariopicnosi- restringimento del nucleo, riduzione del suo volume, contorni irregolari, intensa colorazione basofila.
- carioressi- rottura del nucleo, sua disintegrazione in grumi, frammenti di nuclei - grumi di cromatina - si osservano nei tessuti.
- cariolisi- il nucleo aumenta di dimensioni, si perdono i contorni, diminuisce l'intensità del colore e può scomparire, lisarsi con l'aggiunta di acqua.
2. cambiamenti nelle proteine del citoplasma e nella sostanza intercellulare: Può verificarsi la coagulazione (coagulazione, compattazione) delle proteine o la colliquazione (liquefazione con l'aggiunta di acqua). A seconda dei cambiamenti proteici, si distinguono:
1. necrosi coagulativa (secca), che è più comune.
2. necrosi da liquefazione (umida).
1. La necrosi della coagulazione comprende:
UN.Brucia (combustione) econgelamento (congilazione). A seconda della profondità della necrosi, sono suddivisi in 3 gradi di gravità.
1. combustio e congilatio eritematosae - eritematoso st. - caratterizzato da necrosi superficiale dell'epidermide, in risposta alla quale si verifica una forte iperemia della pelle, una forte dilatazione dei vasi sanguigni, accompagnata da dolore.
2. combustio e congilatio bulleasae - bolloso- la comparsa di vescicole piene di liquido sulla pelle, si verifica la necrosi dell'intera epidermide, il liquido sieroso trasuda nel tessuto dal sangue, solleva l'epidermide e si forma una bolla contenente un liquido trasparente giallastro (essudato sieroso).
3 combustio e congilatio esharotica - fase di carbonizzazione- necrosi profonda dell'epidermide, del derma, dei tessuti sottostanti, diventano neri.
B.Infarti di singoli organi (ad eccezione dell'infarto cerebrale) - necrosi vascolare (sarà discusso nella sezione Disturbi circolatori).
IN.Necrosi fibrinoide - la necrosi del tessuto connettivo, studiata nella sezione “Distrofie stroma-vascolari”, si verifica spesso nelle malattie allergiche e autoimmuni (reumatismi, LES, artrite reumatoide), nel decorso maligno dell'ipertensione, negli strati superficiali delle ulcere gastriche. .
G.Necrosi caseosa (formaggio). - ragioni per questo - tubercolosi, sifilide, lebbra (lebbra) e malattie tumorali - linfogranulomatosi. Questo specifica tipo di necrosi. In primo luogo, ha solo 4 ragioni nominate e, in secondo luogo, è caratterizzato da un certo quadro macroscopico - zone di tessuto con masse opache, secche, friabili, di colore giallo-biancastro, dense al tatto, che ricordano la ricotta. A -
1.cellule, fibre e strutture extracellulari muoiono contemporaneamente - omogeneo omogeneo massa, nessun contorno di cellule e strutture fibrose.
2. i nuclei cellulari, di regola, muoiono a causa della carioressi e la cariolisi è leggermente ritardata: vediamo grumi di cromatina tra le masse eosinofile prive di struttura (tipo misto di necrosi- intra ed extracellulare - muoiono contemporaneamente sia il parenchima che lo stroma dell'organo).
D.Necrosi cerosa o di Zenker - necrosi dei muscoli, più spesso della parete addominale anteriore, muscoli adduttori della coscia. Motivi Questo tipo di necrosi sono infezioni gravi con grave intossicazione: tifo e tifo, difterite, tetano, colera. Macroscopicamente - il muscolo ricorda la cera: pallido, opaco, con una tinta giallastra. Aesame microscopico si osserva solo la necrosi intracellulare (il sarcoplasma muore, i nuclei scompaiono), il sarcolemma viene preservato, sotto il quale vengono preservate le cellule satelliti, che sono fonti di rigenerazione, a seguito della quale è possibile la rigenerazione delle fibre. Il muscolo diventa fragile e può rompersi al minimo sforzo (ad esempio quando si tossisce), accompagnato da sanguinamento. Importante! Si consiglia il riposo completo a letto per preservare il sarcolemma; solo in questo caso è possibile il completo ripristino della fibra; Se si verifica una rottura muscolare, la rigenerazione completa è impossibile, si forma una cicatrice, seguita dalla formazione di un'ernia.
E.Cancrena (dal greco gangraina - fuoco)- questa è la necrosi dei tessuti che comunicano con l'ambiente esterno e cambiano sotto la sua influenza (si sviluppa sulle estremità, nel tratto gastrointestinale, nei polmoni, nell'utero, nella vescica). Distinguere cancrena secca, umida, gassosa.
Differenza cancrena secca e bagnata è che la cancrena secca si sviluppa senza l'aggiunta di infezione e la cancrena umida si sviluppa con l'aggiunta di infezione e si sviluppa sotto l'influenza di agenti infettivi secondario colliquazione dei tessuti necrotici.
Ragioni per lo sviluppo: 1. disturbi circolatori - necrosi vascolare - aterosclerosi, trombosi, endoarterite obliterante. 2. l'effetto di fattori fisici e chimici - ustioni, congelamento, acido, alcali - tutte cause di necrosi.
Macroscopicamente con cancrena secca : diminuisce di volume, secca, mummifica, diventa nero. Il colore nero è dovuto al fatto che l'emoglobina si combina con l'idrogeno solforato per formare solfuro di ferro. Al confine tra tessuto morto e vivo si verifica linea di demarcazione - infiammazione di demarcazione: una striscia rossa (vasi dilatati, iperemia) e una striscia gialla (accumulo di leucociti nucleari segmentati), che consente al chirurgo di determinare il livello di amputazione.
Per cancrena umida - i tessuti aumentano di dimensioni, si gonfiano, diventano di colore verde sporco, grigio sporco, a causa dei prodotti in decomposizione nei tessuti, emettono un cattivo odore e l'intossicazione è pronunciata. Non esiste una linea di demarcazione al confine della necrosi e i microrganismi penetrano dal tessuto morto nel tessuto sano;
Un esempio di cancrena umida è piaghe da decubito, cancrena degli organi interni, noma.
Noma (dal nome greco - cancro dell'acqua), che si sviluppa in bambini indeboliti con malattie infettive, più spesso con il morbillo, ed è localizzato nei tessuti molli delle guance e del perineo. È caratterizzata da necrosi dei tessuti molli in rapida progressione, infiammazione acuta e azione batterica, che porta al gonfiore e il tessuto diventa nero. I bambini possono morire per intossicazione o per la diffusione dell’infezione.
Piaghe da decubito (decubito)- necrosi di aree del corpo (pelle, tessuti molli) soggette a compressione tra il letto e l'osso in pazienti gravemente indeboliti, con neurotrofia compromessa. Quando i tessuti vengono compressi, la nutrizione viene interrotta, i nervi vengono compressi, il che peggiora il trofismo dei tessuti nei pazienti gravemente malati. Una piaga da decubito può verificarsi dove è presente un calcolo, come nel tratto urinario.
Cancrena gassosa - un tipo speciale di cancrena, che è causata dalla flora anaerobica, ad esempio dal Clostridium perfrigens, durante le ferite, in particolare le ferite da scheggia nelle grandi masse muscolari. È caratterizzato da un'estesa necrosi dei tessuti e dalla formazione di bolle di gas nei tessuti alla palpazione, si avverte un caratteristico suono scoppiettante: crepitio. Alto tasso di mortalità in questi pazienti.
E.Necrosi del grasso (steatonecrosi) - necrosi grassa enzimatica (sotto l'influenza della lipasi pancreatica) e non enzimatica (traumatica). Le aree di necrosi del tessuto adiposo sono opache e assumono l'aspetto di una macchia di stearina.
2. Necrosi da liquefazione - si sviluppa in tessuti relativamente poveri di proteine e ricchi di liquidi ed è caratterizzata dalla fusione del tessuto necrotico (lisi). Spesso si sviluppa nel tessuto cerebrale. Motivi Le sue cause includono malnutrizione - necrosi vascolare - aterosclerosi, ipertensione, vasculite, tromboembolia dovuta a endocardite batterica. Cambiamenti macroscopici - il tessuto cerebrale perde la sua struttura (non esiste confine tra materia grigia e bianca), l'elasticità del tessuto diminuisce, acquisisce una consistenza pastosa, diventa di colore grigio e si chiama - rammollimento grigio del cervello . La morte del tessuto è accompagnata dalla sua liquefazione e dal graduale riassorbimento del tessuto morto con l'aiuto dei macrofagi (cellule microgliali), si verifica la fagocitosi delle proteine, i grassi e i macrofagi si trasformano in palline granulari di grasso (cellule microgliali, che hanno vuoti nel sito di estrazione del grasso e granuli eosinofili di proteine fagocitate). Nel sito di riassorbimento del tessuto morto si formano dapprima molte piccole cavità, che si fondono in un'unica grande cavità contenente un liquido traslucido e un cisti- risultato dell'ammorbidimento grigio del cervello.
Esiti della necrosi:
1.Organizzazione- sostituzione del tessuto connettivo morto, si forma una cicatrice nel sito di necrosi.
2. Incapsulamento- il tessuto connettivo cresce attorno al tessuto necrotico.
3. Pietrificazione (calcificazione)- deposizione di sali di calcio nei tessuti morti.
4. Riassorbimento tessuto necrotico, i macrofagi formano una cavità (nel cervello durante la necrosi da liquefazione).
5. Sequestro- rigetto delle masse morte nell'ambiente esterno attraverso tratti fistolosi. Il sequestro è un'area di tessuto morto che si trova liberamente tra i tessuti viventi. Spesso si forma nelle ossa con osteomielite. Attorno al sequestro si forma una cavità piena di pus e una capsula sequestrale. Mutilazione - una sorta di sequestro - rigetto delle dita e degli arti nell'ambiente esterno.
7. Suppurazione- infezione nella zona morta con sviluppo di fusione del tessuto purulento.
Il significato della necrosi . Il tessuto necrotico non funziona, quindi la funzione degli organi soffre, fino alla completa perdita della funzione. Il processo è accompagnato da intossicazione e dal possibile sviluppo di complicazioni infettive. La necrosi degli organi vitali può essere fatale.
APOPTOSIè una morte cellulare geneticamente regolata (controllata), un processo attivo che comporta la rimozione di una cellula morta da un tessuto. Questo tipo di morte cellulare presenta una serie di caratteristiche biochimiche e morfologiche distintive della necrosi. L'apoptosi è comune nella patologia e si sviluppa per gli stessi motivi della necrosi, solo meno pronunciata in intensità. Durante l'apoptosi vengono attivate endonucleasi endogene non lisosomiali che scindono il DNA nucleare in piccoli frammenti. Attraverso l'apoptosi, le cellule indesiderate e difettose del corpo vengono rimosse. Il suo ruolo nella morfogenesi è importante; è uno dei meccanismi per il controllo costante delle dimensioni dell'organo. Quando l'apoptosi diminuisce, le cellule si accumulano (ad esempio durante la crescita del tumore); quando l'apoptosi aumenta, il numero di cellule diminuisce progressivamente, ad esempio durante l'atrofia.
Esterni: fisici (radiazioni ionizzanti), chimici (farmaci), biologici (virus, batteri).
Interno: ormoni.
Regolazione dell'apoptosi: 2 geni principali:
il gene p53, attivatore dell'apoptosi, monitora la costanza del genoma cellulare. Se si verifica un danno al DNA, il gene p53 arresta il ciclo cellulare e impedisce alla cellula di entrare nella mitosi. Se si è verificata la riparazione del DNA (gene speciale), ad es. il danno o l'errore vengono eliminati, il ciclo cellulare continua e la cellula può entrare in mitosi. Ma se il danno al DNA non viene riparato, il gene p53 attiva l’apoptosi;
il gene bcl2, un inibitore dell'apoptosi, previene l'apoptosi anche nelle cellule danneggiate e mutate.
Morfologia dell'apoptosi.
Durante l'apoptosi si osservano segni morfologici distintivi, rilevati a livello ottico-microscopico ed elettronico:
compressione della cellula, riduzione del suo volume: il citoplasma diventa più denso.
Condensazione della cromatina: si condensa sotto la membrana nucleare, formando masse dense chiaramente definite di varie forme e dimensioni. Il nucleo potrebbe rompersi in frammenti.
formazione di corpi e cavità apoptotici - si formano invaginazioni profonde della superficie con la formazione di cavità, la frammentazione cellulare avviene con la formazione di aree del citoplasma circondate da membrana con o senza frammenti di nuclei - corpi apoptotici.
la fagocitosi delle cellule apoptotiche avviene circondando le cellule normali, cellule parenchimali o macrofagi.
Il significato dell'apoptosi: nell'embriogenesi, partecipa alla formazione degli organi, alla differenziazione dei tessuti e alla rimozione dei resti vestigiali distruggendo il tessuto in eccesso, ad esempio:
Morfogenetico:
cellule negli spazi interdigitali;
eccesso di epitelio durante la fusione dei processi palatali durante la formazione del palato duro;
morte cellulare nella parte dorsale del tubo neurale durante la sua chiusura;
in caso di violazione - sindattilia, palatoschisi e spina bifida;
Istogenetica: riduzione ormonale (testicolare del Sertoli) dei dotti mulleriani negli uomini, nelle donne si formano l'utero, le tube e la parte superiore della vagina;
Filogenetico: rimozione di strutture vestigiali, ad esempio archi branchiali, ecc.
in N - ogni cellula del corpo capace di entrare in mitosi ha un certo limite di divisioni - circa 30, - il cosiddetto. la soglia di Highfleck, dopo la quale cessa di esistere per apoptosi;
il rapporto tra mitosi e apoptosi determina la costanza della composizione cellulare dei tessuti che si rinnovano rapidamente (ematopoietico, epitelio cutaneo, mucose gastrointestinali, ecc.);
L'apoptosi garantisce la preservazione della costanza del genoma e dei geni di ciascuna cellula rimuovendo le cellule che hanno subito una mutazione.
Differenze tra apoptosi e necrosi
|
Cartello |
Apoptosi |
Necrosi |
|
1. Prevalenza |
Celle singole |
Morte massiccia |
|
2. Localizzazione |
Solo celle |
Cellule e strutture extracellulari |
|
3. Induzione |
Stimoli fisiologici (cioè e in N) o patologici |
Solo stimoli patologici |
|
4. Dipendenza energetica |
processo dipendente dall'energia: la frammentazione del DNA viene effettuata da endonucleasi endogene (enzimi); i lisosomi sono intatti |
energeticamente indipendente: lo scambio ionico viene interrotto o interrotto, gli enzimi idrolitici vengono rilasciati dai lisosomi |
|
5. Decadimento del DNA |
in frammenti di una certa lunghezza uguale con la distruzione dei legami tra i singoli nucleosomi |
la lunghezza dei frammenti di DNA è molto variabile |
|
6. Membrana cellulare |
integrità preservata |
l'integrità è rotta |
|
7. Risposta infiammatoria |
assente |
solitamente presente |
|
8. Rimozione delle cellule morte |
Macrofagi e cellule vicine, come l'epitelio |
Fagocitosi da parte di macrofagi e neutrofili |
|
9. Immagine microscopica |
solo restringimento cellulare e condensazione dell'eterocromatina sotto la membrana nucleare con ulteriore frammentazione e formazione di corpi apoptotici (frammenti nucleari circondati da un involucro nucleare, talvolta con un bordo di citoplasma) |
gonfiore e lisi cellulare |
ATROFIA- riduzione di volume di strutture, cellule, organi. Una diminuzione del volume degli organi, di regola, si verifica a causa di una diminuzione del volume di ciascuna cellula e, solo allora, di una diminuzione del numero di cellule.
L'atrofia è una diminuzione del volume (dimensione) di un organo normalmente formato, differisce da agenesia, aplasia, ipoplasia, che sono patologie dello sviluppo dell'organo;
Agenesia- completa assenza dell'organo e della sua anlage a causa di una violazione dell'ontogenesi.
Aplasia- sottosviluppo dell'organo, che ha l'aspetto di un rudimento precoce.
Ipoplasia- sviluppo non completo dell'organo.
Succede l'atrofia in condizioni di fisiologia e patologia.
L'atrofia si divide in generale e locale.
Atrofia generale - esaurimento del corpo - cachessia.
Le ragioni per questo :
1. esaurimento nutrizionale - mancanza di digestione del cibo (malattie gastrointestinali), mancanza di nutrizione.
2. disfunzione delle ghiandole endocrine - cachessia ipofisaria (malattia di Simmonds), con gozzo tireotossico.
3. cachessia cerebrale - per malattie dell'ipotalamo.
4. cachessia tumorale - per qualsiasi tumore maligno, in particolare per i tumori gastrointestinali.
5. malattie infettive croniche - tubercolosi, dissenteria cronica.
Morfologia - si verifica una perdita di peso, il tessuto adiposo sottocutaneo scompare, le cellule adipose rimanenti sono di colore arancione brillante - a causa della grande quantità di lipocromo in una piccola quantità di grasso, il grasso scompare dai depositi di grasso, i muscoli scheletrici si atrofizzano, quindi gli organi interni, infine il miocardio, il cervello. Nelle fasi avanzate può essere irreversibile e portare alla morte.
Atrofia locale - atrofia dei singoli organi e tessuti, suddivisi in base alla causa e al meccanismo di sviluppo:
1. atrofia da inattività - disfunzionale - quando la funzione degli organi diminuisce. Ad esempio, durante il trattamento delle fratture, l'atrofia del nervo ottico si sviluppa nei muscoli e nelle ossa immobilizzati dopo la rimozione dell'occhio e nei bordi dell'alveolo dopo l'estrazione del dente.
2. atrofia per mancanza di afflusso di sangue - con restringimento delle arterie che alimentano l'organo - con aterosclerosi (cardiosclerosi diffusa o focale), con ipertensione (principalmente rene avvizzito).
3. atrofia da compressione - con compressione prolungata dei tessuti. Idronefrosi- si verifica quando vi è difficoltà nel deflusso dell'urina, quando l'uretere è ostruito da un calcolo, oppure quando è chiuso da un tumore. L'urina non scorre e si accumula nella pelvi, esercita pressione sul parenchima renale, la nutrizione viene interrotta, il parenchima viene compresso direttamente, il tessuto renale si assottiglia bruscamente (fino a diversi mm) - si forma una sacca a pareti sottili piena di urina. Quando c'è difficoltà nel deflusso del liquido cerebrospinale nel cervello, idrocefalo. Quando il deflusso del liquido cerebrospinale viene interrotto, si accumula nei ventricoli del cervello, esercita pressione sul tessuto, porta all'espansione dei ventricoli e all'assottigliamento del tessuto cerebrale.
4. atrofia dovuta al deterioramento del trofismo nervoso - ad esempio, nella poliomielite - si sviluppa la morte dei motoneuroni, la paralisi degli arti, l'atrofia dei muscoli degli arti, l'atrofia dei muscoli facciali dovuta all'infiammazione dei nervi (nervi facciali o trigeminali).
5. atrofia dall'azione di fattori fisici e chimici - sotto l'influenza delle radiazioni ionizzanti, si verifica l'atrofia del midollo osseo e delle gonadi. Se esposto allo iodio, può verificarsi atrofia della ghiandola tiroidea.
In apparenza, si verifica l'atrofia :
1. hsfocato - la superficie dell'organo diventa irregolare, irregolare - con cirrosi epatica, con ipertensione renale
2. liscio - Gli organi prima dell'atrofia avevano una superficie irregolare e piegata, quindi le pieghe vengono levigate (nel tratto gastrointestinale).
3. atrofia bruna - gli organi acquisiscono un colore marrone (ombra) - atrofia marrone del miocardio, del fegato - negli anziani con accumulo di lipofuscina nelle cellule.
Può svilupparsi in organi cavi :
1. atrofia eccentrica - assottigliamento della parete dell'organo, accompagnato da un allargamento della cavità (enfisema polmonare, idronefrosi, idrocefalo).
2. concentrico - assottigliamento della parete dell'organo con conseguente diminuzione del volume della cavità (nel cuore con cardiosclerosi).
Esiti dell'atrofia : nelle fasi iniziali il processo è reversibile, il ritorno alla normalità è possibile, ma nelle fasi avanzate il tessuto connettivo cresce e il ritorno alla normalità è impossibile.
Senso : diminuzione della funzionalità degli organi, fino al fallimento funzionale e alla morte.
Tutti i processi importanti nel corpo umano avvengono a livello cellulare. I tessuti, come un insieme di cellule, svolgono funzioni protettive, di supporto, regolatrici e altre funzioni significative. Quando il metabolismo cellulare viene interrotto per vari motivi, si verificano reazioni distruttive che possono portare a cambiamenti nel funzionamento del corpo e persino alla morte cellulare. La necrosi cutanea è una conseguenza di cambiamenti patologici e può causare fenomeni irreversibili e mortali.
Cos'è la necrosi dei tessuti
Nel corpo umano il tessuto, rappresentato da un insieme di cellule elementari strutturali e funzionali e da strutture tissutali extracellulari, partecipa a molti processi vitali. Tutti i tipi (epiteliale, connettivo, nervoso e muscolare) interagiscono tra loro, garantendo il normale funzionamento del corpo. La morte cellulare naturale è parte integrante del meccanismo fisiologico di rigenerazione, ma i processi patologici che si verificano nelle cellule e nella matrice intercellulare comportano cambiamenti potenzialmente letali.
Le conseguenze più gravi per gli organismi viventi sono la necrosi dei tessuti: la morte cellulare sotto l'influenza di fattori esogeni o endogeni. Durante questo processo patologico si verifica un gonfiore e un cambiamento nella conformazione nativa delle molecole proteiche citoplasmatiche, che porta alla perdita della loro funzione biologica. Il risultato della necrosi è l'adesione delle particelle proteiche (flocculazione) e la distruzione finale dei componenti permanenti vitali della cellula.
Cause
La cessazione dell'attività vitale delle cellule avviene sotto l'influenza di mutate condizioni esterne dell'esistenza dell'organismo o come risultato di processi patologici che si verificano al suo interno. I fattori causali per l'insorgenza della necrosi sono classificati in base alla loro natura esogena ed endogena. Le ragioni endogene per cui il tessuto può morire includono:
- vascolare– disturbi nel funzionamento del sistema cardiovascolare, che hanno portato all’interruzione dell’afflusso di sangue ai tessuti, al deterioramento della circolazione sanguigna;
- trofico– cambiamenti nel meccanismo della nutrizione cellulare, interruzione del processo volto a garantire la conservazione della struttura e della funzionalità delle cellule (ad esempio, necrosi cutanea dopo l’intervento chirurgico, ulcere non cicatrizzate a lungo termine);
- metabolico– interruzione dei processi metabolici dovuta all’assenza o alla produzione insufficiente di alcuni enzimi, cambiamenti nel metabolismo generale;
- allergico– una reazione molto intensa del corpo alle sostanze condizionatamente sicure, il cui risultato sono processi intracellulari irreversibili.
I fattori patogeni esogeni sono causati dall'impatto sul corpo di cause esterne, come:
- meccanico– danno all’integrità dei tessuti (ferita, trauma);
- fisico– compromissione della funzionalità dovuta all'esposizione a fenomeni fisici (corrente elettrica, radiazioni, radiazioni ionizzanti, temperatura molto alta o bassa - congelamento, ustione);
- chimico– irritazione da composti chimici;
- tossico– danni da acidi, alcali, sali di metalli pesanti, farmaci;
- biologico– distruzione delle cellule sotto l’influenza di microrganismi patogeni (batteri, virus, funghi) e delle tossine che secernono.
Segni
L'inizio dei processi necrotici è caratterizzato da perdita di sensibilità nella zona interessata, intorpidimento degli arti e sensazione di formicolio. Il deterioramento del trofismo sanguigno è indicato dal pallore della pelle. La cessazione dell'afflusso di sangue all'organo danneggiato fa sì che il colore della pelle diventi bluastro e quindi acquisisca una tinta verde scuro o nera. L'intossicazione generale del corpo si manifesta nel deterioramento del benessere, nel rapido affaticamento e nell'esaurimento del sistema nervoso. I principali sintomi della necrosi sono:
- perdita di sensibilità;
- intorpidimento;
- convulsioni;
- rigonfiamento;
- iperemia della pelle;
- sensazione di freddo alle estremità;
- disfunzione del sistema respiratorio (mancanza di respiro, cambiamenti nel ritmo respiratorio);
- aumento della frequenza cardiaca;
- aumento permanente della temperatura corporea.
Segni microscopici di necrosi
La branca dell'istologia dedicata allo studio microscopico dei tessuti colpiti è chiamata patoistologia. Gli specialisti in questo campo esaminano sezioni di organi per identificare segni di danno necrotico. La necrosi è caratterizzata dai seguenti cambiamenti che si verificano nelle cellule e nel liquido intercellulare:
- perdita della capacità delle cellule di colorarsi selettivamente;
- conversione del nucleo;
- discomplessazione delle cellule a seguito di cambiamenti nelle proprietà del citoplasma;
- dissoluzione, disintegrazione della sostanza interstiziale.
La perdita della capacità delle cellule di colorarsi selettivamente, al microscopio appare come una massa pallida e priva di struttura, senza un nucleo chiaramente definito. La trasformazione dei nuclei delle cellule che hanno subito cambiamenti necrotici si sviluppa nelle seguenti direzioni:
- cariopicnosi– restringimento del nucleo cellulare, che si verifica a seguito dell’attivazione delle idrolasi acide e dell’aumento della concentrazione della cromatina (la sostanza principale del nucleo cellulare);
- ipercromatosi– avviene la ridistribuzione dei grumi di cromatina e il loro allineamento lungo il guscio interno del nucleo;
- carioressi– rottura completa del nucleo, grumi di cromatina blu scuro si trovano in ordine casuale;
- cariolisi– rottura della struttura cromatinica del nucleo, sua dissoluzione;
- vacuolizzazione– vescicole contenenti una forma liquida limpida nel nucleo della cellula.

La morfologia dei leucociti ha un alto valore prognostico nella necrosi cutanea di origine infettiva, per lo studio del quale vengono effettuati studi microscopici del citoplasma delle cellule colpite. I segni che caratterizzano i processi necrotici possono includere i seguenti cambiamenti nel citoplasma:
- plasmolisi– fusione del citoplasma;
- plasmorressi– disintegrazione del contenuto cellulare in grumi proteici; quando riempito con colorante xantenico, il frammento in esame diventa rosa;
- plasmopicnosi– restringimento dell’ambiente cellulare interno;
- ialinizzazione– compattazione del citoplasma, sua acquisizione di omogeneità e vetrosità;
- plasmacoagulazione– a seguito della denaturazione e della coagulazione, la struttura rigida delle molecole proteiche si disintegra e le loro proprietà naturali vengono perse.
Come risultato dei processi necrotici, il tessuto connettivo (sostanza intermedia) subisce una graduale dissoluzione, liquefazione e decomposizione. I cambiamenti osservati durante gli studi istologici si verificano nel seguente ordine:
- rigonfiamento mucoide delle fibre di collagene– la struttura fibrillare viene cancellata a causa dell’accumulo di mucopolisaccaridi acidi, che porta ad una ridotta permeabilità delle strutture dei tessuti vascolari;
- gonfiore fibrinoide– perdita completa delle striature fibrillare, atrofia delle cellule della sostanza interstiziale;
- necrosi fibrinoide– scissione delle fibre reticolari ed elastiche della matrice, sviluppo di tessuto connettivo astrutturato.
Tipi di necrosi
Per determinare la natura dei cambiamenti patologici e prescrivere un trattamento adeguato, diventa necessario classificare la necrosi secondo diversi criteri. La classificazione si basa su caratteristiche cliniche, morfologiche ed eziologiche. In istologia si distinguono diverse varietà cliniche e morfologiche di necrosi, la cui appartenenza all'uno o all'altro gruppo è determinata in base alle cause e alle condizioni per lo sviluppo della patologia e alle caratteristiche strutturali del tessuto in cui si sviluppa:
- coagulazione(secco) – si sviluppa in strutture ricche di proteine (fegato, reni, milza), caratterizzate da processi di compattazione, disidratazione, questa tipologia comprende la necrosi di Zenker (cerosa), del tessuto adiposo, fibrinoide e caseosa (simile alla cagliata);
- colliquazione(umido) – lo sviluppo avviene in tessuti ricchi di umidità (cervello), che vanno incontro a liquefazione a causa della degradazione autolitica;
- cancrena– si sviluppa nei tessuti che entrano in contatto con l’ambiente esterno, esistono 3 sottospecie – secco, umido, gassoso (a seconda della localizzazione);
- sequestro– è un’area di struttura morta (solitamente ossea) che non ha subito autodissoluzione (autolisi);
- attacco di cuore– si sviluppa a seguito di un’inaspettata interruzione totale o parziale dell’afflusso di sangue a un organo;
- piaghe da decubito– si forma quando c’è un disturbo circolatorio locale dovuto alla compressione costante.
A seconda dell'origine dei cambiamenti del tessuto necrotico, delle cause e delle condizioni del loro sviluppo, la necrosi è classificata in:
- traumatico(primario e secondario) – si sviluppa sotto l'influenza diretta di un agente patogeno, secondo il meccanismo di insorgenza si riferisce alla necrosi diretta;
- tossigenico– nasce come conseguenza dell'influenza di tossine di varia origine;
- trofonevrotico– la causa dello sviluppo sono disturbi nel funzionamento del sistema nervoso centrale o periferico, che causano disturbi nell’innervazione della pelle o degli organi;
- ischemico– si verifica quando la circolazione periferica è insufficiente, la causa può essere trombosi, blocco vascolare, basso contenuto di ossigeno;
- allergico– appare come risultato di una reazione specifica del corpo agli stimoli esterni secondo il meccanismo di insorgenza, appartiene alla necrosi indiretta;

Esodo
Il significato delle conseguenze della necrosi tissutale per il corpo è determinato in base alle caratteristiche funzionali delle parti morenti. La necrosi del muscolo cardiaco può portare alle complicazioni più gravi. Indipendentemente dal tipo di danno, il focolaio necrotico è una fonte di intossicazione, alla quale gli organi rispondono sviluppando un processo infiammatorio (sequestro) al fine di proteggere le aree sane dagli effetti dannosi delle tossine. L'assenza di una reazione protettiva indica una reattività immunitaria soppressa o un'elevata virulenza dell'agente causale della necrosi.
Un risultato sfavorevole è caratterizzato dalla fusione purulenta delle cellule danneggiate, le cui complicanze sono sepsi e sanguinamento. I cambiamenti necrotici negli organi vitali (corteccia renale, pancreas, milza, cervello) possono portare alla morte. Con un esito favorevole, le cellule morte si sciolgono sotto l'influenza degli enzimi e le aree morte vengono sostituite con una sostanza interstiziale, che può avvenire nelle seguenti direzioni:
- organizzazione– il luogo del tessuto necrotico viene sostituito dal tessuto connettivo con formazione di cicatrici;
- ossificazione– la zona morta viene sostituita da tessuto osseo;
- incapsulamento– attorno al fuoco necrotico si forma una capsula connettiva;
- mutilazione– le parti esterne del corpo vengono rigettate, si verifica l’autoamputazione delle zone morte;
- pietrificazione– calcificazione delle aree esposte a necrosi (sostituzione con sali di calcio).
Diagnostica
Non è difficile per un istologo identificare cambiamenti necrotici di natura superficiale. Per confermare la diagnosi saranno necessari l'esame del sangue e un campione di fluido dalla superficie danneggiata, sulla base di un colloquio verbale con il paziente e di un'ispezione visiva. Se si sospetta la formazione di gas con cancrena diagnosticata, verrà prescritta una radiografia. La necrosi dei tessuti degli organi interni richiede una diagnosi più approfondita ed estesa, che include metodi come:
- esame radiografico– utilizzato come metodo di diagnosi differenziata per escludere la possibilità di altre malattie con sintomi simili, il metodo è efficace nelle prime fasi della malattia;
- scansione di radioisotopi– indicato in assenza di risultati radiografici convincenti, l’essenza della procedura è l’introduzione di una soluzione speciale contenente sostanze radioattive, che durante la scansione sono chiaramente visibili nell’immagine, mentre i tessuti interessati, a causa della ridotta circolazione sanguigna, lo faranno risaltare chiaramente;
- TAC– effettuato quando si sospetta la morte del tessuto osseo durante la diagnosi, vengono identificate cavità cistiche, la presenza di liquido in cui indica patologia;
- Risonanza magnetica– un metodo altamente efficace e sicuro per diagnosticare tutti gli stadi e le forme di necrosi, con l’aiuto del quale vengono rilevati anche piccoli cambiamenti cellulari.
Trattamento
Quando si prescrivono misure terapeutiche per la morte tissutale diagnosticata, vengono presi in considerazione una serie di punti importanti, come la forma e il tipo della malattia, lo stadio della necrosi e la presenza di malattie concomitanti. Il trattamento generale della necrosi cutanea dei tessuti molli prevede l'assunzione di farmaci farmacologici per mantenere il corpo impoverito dalla malattia e rafforzare il sistema immunitario. A questo scopo vengono prescritti i seguenti tipi di farmaci:
- agenti antibatterici;
- assorbenti;
- preparati enzimatici;
- diuretici;
- complessi vitaminici;
- vasocostrittori.
Il trattamento specifico delle lesioni necrotiche superficiali dipende dalla forma della patologia:
Quando le lesioni necrotiche sono localizzate negli organi interni, il trattamento consiste nell'utilizzare un'ampia gamma di misure per ridurre al minimo i sintomi del dolore e preservare l'integrità degli organi vitali. Il complesso delle misure di trattamento comprende:
- terapia farmacologica - assunzione di farmaci antinfiammatori non steroidei, vasodilatatori, condroprotettori, farmaci che promuovono il ripristino del tessuto osseo (vitamina D, calcitonite);
- irudoterapia (trattamento con sanguisughe medicinali);
- terapia manuale (secondo indicazioni);
- esercizi fisici terapeutici;
- procedure fisioterapeutiche (laserterapia, fangoterapia, ozoceriteterapia);
- metodi chirurgici di trattamento.

Intervento chirurgico
Il trattamento chirurgico delle superfici interessate viene utilizzato solo se il trattamento conservativo non ha successo. La decisione sulla necessità dell'intervento chirurgico deve essere presa immediatamente se non si ottengono risultati positivi dalle misure adottate per più di 2 giorni. Un ritardo senza una buona ragione può portare a complicazioni potenzialmente letali. A seconda dello stadio e del tipo della malattia, viene prescritta una delle seguenti procedure:
Tipo di intervento chirurgico | Indicazioni per la chirurgia | L'essenza della procedura | Possibili complicazioni |
Necrotomia | Prime fasi di sviluppo della malattia, cancrena umida localizzata nel torace o negli arti | Vengono praticate incisioni con lampada o cellule sulla pelle morta e sui tessuti adiacenti fino all'inizio del sanguinamento. Lo scopo della manipolazione è ridurre l'intossicazione del corpo rimuovendo i liquidi accumulati | Raramente, infezione nell'area dell'incisione |
Necrotomia | Necrosi umida, comparsa di una zona di demarcazione visibile che separa il tessuto vitale dal tessuto morto | Rimozione delle aree necrotiche all'interno dell'area interessata | Infezione, deiscenza delle suture |
Amputazione | Necrosi umida progressiva (cancrena), mancanza di cambiamenti positivi dopo la terapia conservativa | Troncamento di un arto, organo o tessuto molle mediante resezione significativamente al di sopra dell'area interessata visivamente identificabile | Morte tissutale della parte di arto rimasta dopo la resezione, angiotrofonevrosi, dolore fantasma |
Endoprotesi | Lesioni ossee | Un complesso di procedure chirurgiche complesse per sostituire le articolazioni colpite con protesi realizzate con materiali ad alta resistenza | Infezione, spostamento della protesi installata |
Artrodi | Morte del tessuto osseo | Resezione delle ossa seguita dalla loro articolazione e fusione | Diminuzione della capacità del paziente di lavorare, mobilità limitata |
Misure preventive
Conoscendo i fattori di rischio fondamentali per il verificarsi di processi necrotici, dovrebbero essere adottate misure preventive per prevenire lo sviluppo della patologia. Insieme alle misure raccomandate, è necessario diagnosticare regolarmente la condizione di organi e sistemi e, se vengono rilevati segni sospetti, chiedere consiglio a uno specialista. La prevenzione dei cambiamenti cellulari patologici è:
- ridurre il rischio di lesioni;
- rafforzare il sistema vascolare;
- aumentare le difese dell'organismo;
- trattamento tempestivo delle malattie infettive, infezione virale respiratoria acuta (ARVI), malattie croniche.
video
Attenzione! Le informazioni presentate nell'articolo sono solo a scopo informativo. I materiali contenuti nell'articolo non incoraggiano l'autotrattamento. Solo un medico qualificato può fare una diagnosi e formulare raccomandazioni per il trattamento in base alle caratteristiche individuali di un particolare paziente.
trovato un errore nel testo? Selezionalo, premi Ctrl + Invio e sistemeremo tutto!La necrosi è una condizione patologica caratterizzata dalla cessazione dell'attività cellulare nei tessuti molli sotto l'influenza di microrganismi patogeni. Questa patologia è spesso considerata critica e richiede un trattamento completo in ambito ospedaliero. Ma prima di iniziare il trattamento per la necrosi dei tessuti molli, i medici esaminano il paziente e identificano il tipo specifico di malattia e la causa del suo sviluppo.
Classificazione della necrosi
Esistono due forme di necrosi:
- Secco o coagulativo. Sarà caratterizzato dalla coagulazione delle proteine e dalla sua trasformazione in una massa identica alla ricotta. La pelle nel sito di necrosi secca avrà una tinta grigio-gialla e un chiaro confine del processo patologico. Con la necrosi della coagulazione, nel punto in cui il tessuto morto viene rifiutato, si forma un'ulcera che si trasforma in un ascesso. Dopo aver aperto l'ascesso purulento, si forma una fistola. Lo stadio iniziale della patologia è caratterizzato da elevata temperatura corporea e interruzione dell'organo interessato. Ad esempio, i segni di necrosi renale acuta includono una violazione del deflusso delle urine e in alcuni casi la completa cessazione di questo processo.
- Bagnato o colliquativo. I suoi sintomi principali sono il "gonfiore" attivo dei tessuti molli, la loro liquefazione in luoghi di necrosi completa e la formazione di un substrato putrefattivo. Tutto ciò è accompagnato da un forte odore di carne marcia ed è impossibile liberarsene, anche se vengono prese tutte le misure mediche. Molto spesso, questa forma di patologia si sviluppa in tessuti ricchi di liquidi (pelle, cervello e così via). Il rapido sviluppo della patologia può portare a complicazioni: le conseguenze della necrosi cerebrale spesso includono la perdita di memoria e di abilità di base.
Separatamente, i medici considerano il sequestro: questa è una forma di necrosi inerente al tessuto osseo. Ciò può accadere con l'osteomielite progressiva (infiammazione del tessuto osseo). In questo caso, qualsiasi sintomo di morte cellulare sarà assente fino alla comparsa di un ascesso purulento. Dopo la sua svolta, si forma una fistola con secrezione purulenta.
Durante la diagnosi, oltre alle forme, si distinguono anche i tipi di necrosi:
- Un infarto viene diagnosticato quando l'afflusso di sangue a un'area specifica di un organo interno si interrompe improvvisamente. Ad esempio, è possibile rilevare la necrosi del miocardio durante un infarto cardiaco o danni simili ai tessuti molli del cervello.
- La cancrena è una condizione che si sviluppa dopo una rapida necrosi ed è caratterizzata dalla necrosi della pelle, del tessuto muscolare e delle mucose. Le cause della necrosi dell'area cutanea attorno alla ferita possono essere molto diverse (dal trattamento improprio della superficie della ferita alla sua infezione), ma la cancrena di un'area specifica inizia proprio come conseguenza della condizione in questione.
- Piaghe da decubito: si verificano solo nei pazienti costretti a letto che non sono adeguatamente curati.
- Avascolare o asettico. Questa classificazione si applica solo alla necrosi della testa del femore. Molto spesso viene diagnosticato a causa di lesioni a questa parte del sistema muscolo-scheletrico o sullo sfondo del blocco delle piccole arterie da parte di un coagulo di sangue. La necrosi asettica della testa del femore è caratterizzata da un rapido sviluppo: i suoi primi segni (forte dolore nell'area problematica, incapacità di muoversi autonomamente) sono intensamente espressi già al terzo giorno della patologia.
- Fibrinoide. I cambiamenti necrotici saranno caratterizzati dall'impregnazione di tessuti patologicamente alterati con fibrina. Spesso questo tipo di malattia viene diagnosticato nelle pareti dei vasi sanguigni e il suo predecessore può essere l'aterosclerosi a lungo termine.
Trattamento della necrosi
La malattia in questione può essere curata con successo, ma solo se eseguita in un istituto medico e sotto costante monitoraggio da parte dei medici. Principi generali della terapia:
- La necrosi dei denti, della mascella o delle gengive viene diagnosticata abbastanza rapidamente, perché è accompagnata da un forte dolore e da un odore estremamente sgradevole dalla cavità orale. I pazienti, di regola, cercano immediatamente assistenza medica e quindi il trattamento consiste nella prescrizione di farmaci: farmaci antibatterici, disinfettanti. In alcuni casi, i dentisti devono rimuovere chirurgicamente aree già necrotiche dei tessuti molli.
- La necrosi dei tessuti degli organi interni viene spesso diagnosticata già nelle fasi estreme. Ad esempio, i sintomi della necrosi pancreatica sono spesso confusi. Anche quando si visita un medico, al paziente viene spesso data una diagnosi errata, che può portare alla morte di un gran numero di cellule nell'organo interno. Di solito, la necrosi pancreatica viene trattata chirurgicamente, ma la prognosi in questo caso può essere molto diversa: da favorevole (recupero completo) a morte imminente.
- La morte ossea richiede quasi sempre un intervento chirurgico. L'intervento chirurgico per la necrosi dell'articolazione dell'anca, ad esempio, comporta la rimozione dell'area problematica e l'utilizzo di un'endoprotesi. Con una diagnosi tempestiva, tale trattamento ha sempre una prognosi favorevole.
- Gli stadi della necrosi epatica sono il fattore principale nella scelta del metodo di trattamento. Se nella fase iniziale la terapia farmacologica è abbastanza accettabile, nelle fasi moderata e grave viene presa in considerazione solo la chirurgia.
La consultazione su come viene trattata la necrosi intestinale e quali sono i primi sintomi della patologia può essere ottenuta solo da un medico qualificato. Puoi fissare un appuntamento sul nostro sito web Dobrobut.com.
La necrosi cutanea è un processo patologico che comporta la morte di parte del tessuto. Inizia con il gonfiore, dopo di che si verifica la denaturazione e la coagulazione, che porta all'ultimo stadio: la distruzione delle cellule.
Perché si sviluppa la necrosi cutanea?
Ci possono essere diverse ragioni per lo sviluppo della necrosi cutanea:
- azione di batteri e virus patogeni;
- necrosi traumatica;
- necrosi tossigenica;
- necrosi trofoneurotica;
- necrosi ischemica;
- trauma fisico;
- danno chimico.
Ma la necrosi cutanea non può essere portata all'ultimo stadio della morte dei tessuti se le manifestazioni della malattia vengono notate in tempo.
Sintomi di necrosi cutanea
Tra i primi sintomi della necrosi cutanea vi sono l'intorpidimento della zona anatomica e la mancanza di sensibilità. Successivamente, l'area interessata della pelle appare pallida, che lascia il posto al colore blu e, infine, all'annerimento con una tinta verde. C'è anche un peggioramento generale delle condizioni del paziente, che si manifesta:
- alta temperatura;
- aumento della frequenza cardiaca;
- rigonfiamento;
- iperemia.
Un segno che rende più convincenti i sintomi precedenti è il dolore sotto la zona cutanea interessata.
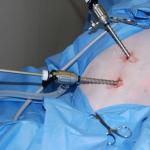
Necrosi cutanea dopo l'intervento chirurgico
La necrosi cutanea è una delle conseguenze negative di una scarsa preparazione all'intervento chirurgico. I risultati dannosi dell'intervento chirurgico di solito compaiono due o tre giorni dopo l'operazione. La necrosi cutanea superficiale si trova lungo la sutura. La necrosi profonda della sutura favorisce la sua divergenza, che peggiora significativamente le condizioni del paziente e complica il decorso della malattia stessa.
Tra le ragioni per la formazione di necrosi cutanea dopo le operazioni ci sono:
- afflusso di sangue insufficiente;
- distacco significativo dei tessuti;
- tensione eccessiva della cucitura;
- infezione di aree cutanee danneggiate.
Trattamento della necrosi cutanea con rimedi popolari
Per curare la malattia a casa, è necessario preparare unguenti. Tra le tante ricette esistenti, ne segnaliamo due.
Per preparare il primo rimedio occorrono:
- Prendi 50 grammi di cera, miele, colofonia, strutto, sapone da bucato e olio di semi di girasole.
- Mettere tutti gli ingredienti in una casseruola, mescolare accuratamente e far bollire.
- Successivamente, lasciare raffreddare la massa e aggiungere 50 grammi di cipolla, aglio e aglio tritati finemente.
- Mescolare tutto accuratamente.
Prima di applicare l'unguento sulla zona interessata, è necessario riscaldarlo.
La seconda ricetta per un rimedio popolare per il trattamento della necrosi cutanea è più facile da applicare:
- Prendi un cucchiaio di strutto, un cucchiaino di calce spenta e cenere di corteccia di quercia.
- Mescolare accuratamente tutti gli ingredienti.
L'unguento viene applicato con una benda durante la notte e rimosso al mattino. Il corso dura tre giorni.
Trattamento farmacologico