Вирус Эпштейна-барр был открыт сравнительно недавно, в 1964 году и относится к семейству герпесвирусов, подсемейству гамма. Интересно, что вирус Эпштейна барр может быть причиной нескольких заболеваний.
Источником инфекции является человек, причём неважно, есть ли у него в данный момент признаки болезни или нет.
Инфекционный мононуклеоз или, как его еще называют, болезнь поцелуев. Характерно заражение детей и молодых людей (до 40 лет). Передается вирус следующими путями:
Через слюну (при поцелуях или оральном сексе);
При рукопожатиях;
При общем пользовании игрушками, бытовыми предметами;
Путём переливания крови.
Распространённость носителей вируса Эпштейна барр очень высока, в США достигает 95% людей, достигших возраста 35 лет. Дети, как правило, инфицируются, от своих матерей, в развивающихся странах половина детей до 5 лет заражены этим вирусом. Если заражение произошло в раннем возрасте, то, как правило, картина болезни довольно «смазана» и может быть расценена, как другое заболевание. В силу такой распространенности, давайте поговорим о нем на нашем сайте www.сайт в статье «Вирус Эпштейна Барр: симптомы, диагностика, последствия».
Для вируса Эпштейна-Барр характерен инкубационный период, длящийся 30-60 дней, затем возбудитель полностью активизируется и начинает размножаться в клетках поверхностных слоёв слизистых оболочек носа, глотки и лимфатических узлов.
Вирус Эпштейна Барр имеет следующие симптомы:
Повышение температуры до 38-40С, сопровождающееся ознобом;
Головная боль;
Выраженная слабость, недомогание, снижение аппетита;
Боли в горле, особенно при глотании;
Потливость;
Иногда возникает мелкоточечная сыпь на теле
Постепенно вирус Эпштейна-Барр попадает в кровь и распространяется по всему организму. Это сопровождается увеличением лимфатических узлов. Типично нахождение вируса в селезёнке, слюнных железах, лимфатических узлах любой группы, шейке матки, печени.
Для инфекционного мононуклеоза характерно увеличение подчелюстных, шейных, заушных лимфоузлов. Боли в горле длятся около недели.
У заболевшего под воздействием вируса уменьшается количество лейкоцитов – «белых кровяных телец», что можно обнаружить в анализе крови заболевшего.
Если у человека присутствует иммунодефицит (например, при СПИДе), то вероятно увеличение печение и селезёнки, сопровождающееся желтухой.
Инфекционный мононуклеоз проходит сам в течение одного-двух месяцев, иногда даже ранее.
Последствия вируса Эпштейна Барр
Осложнения инфекционного мононуклеоза встречаются довольно редко, но всегда нужно иметь ввиду вероятность их возникновения:
Очень опасно возникновение разрыва селезёнки вплоть до летального исхода;
Изменения состава крови (снижение эритроцитов, тромбоцитов, лейкоцитов);
Поражения нервной системы – энцефалит, судорожный синдром, мозжечковые нарушения;
Воспаление сердечной мышцы – миокардит, оболочки сердца – перикардит.
Диагностика вируса Эпштейна Барр
Диагноз ставится на основании характерных симптомов и исследования уровня антител в крови пациента к вирусу Эпштейна-Барр.
Связи между инфекционным мононуклеозом и развитием опухолевых процессов не выявлено.
Еще одно заболевание, вызываемое вирусом – лимфома Беркитта. Это опухолевый процесс, поражающий лимфатические узлы, верхнюю или нижнюю челюсти, почки, яичники. Встречается эта болезнь только в Африке у детей в возрасте четырёх – восьми лет.
Диагноз ставится на основании обнаружения вируса в лимфобластах и лимфатических узлах.
Также вирус Эпштейна-Барр может способствовать развитию лимфогранулёматоза и злокачественных опухолей носоглотки.
Как правило, опухолевые процессы развиваются под воздействием вируса довольно редко, обычно этому способствует генетическая предрасположенность или иммунодефицит.
Эпштейн-Барр вирусная инфекция (ЭБВИ) является одной из распространенных заболеваний человека. По данным ВОЗ вирусом Эпштейн-Барр инфицировано около 55-60% детей раннего возраста (до 3х лет), подавляющее большинство взрослого населения планеты (90-98%) имеют антитела к ВЭБ. Заболеваемость в разных странах мира колеблется от 3-5 до 45 случаев на 100 тыс. населения и является довольно высоким показателем. ЭБВИ относится к группе неуправляемых инфекций, при которых нет специфической профилактики (вакцинации), что безусловно влияет на уровень заболеваемости.
Эпштейн-Барр вирусная инфекция – острое или хроническое инфекционное заболевание человека, вызываемое вирусом Эпштейн-Барр из семейства герпетических вирусов (Herpesviridae), обладающим излюбленной особенностью поражения лимфоретикулярной и иммунной систем организма.

Возбудитель ЭБВИ
Эпштейн-Барр вирус (ВЭБ)
– это ДНК-содержащий вирус из Семейства Herpesviridae (гамма-герпесвирусы), является герпесвирусом 4 типа. Впервые выявлен из клеток лимфомы Беркетта около 35-40 лет назад.
Вирус имеет сферическую форму с диаметром до 180 нм. Структура состоит их 4х компонентов: сердцевины, капсида, внутренней и внешней оболочки. Сердцевина включает ДНК, состоящую из 2х нитей, включающих до 80 генов.
Вирусная частица на поверхности содержит также десятки гликопротеинов, необходимых для образования вируснейтрализующих антител. Вирусная частица содержит специфические антигены (белки, необходимые для диагностики):
Капсидный антиген (VCA);
- ранний антиген (ЕА);
- ядерный или нуклеарный антиген (NA или EBNA);
- мембранный антиген (MA).
Значимость, сроки их появления при различных формах ЭБВИ не одинакова и имеет свое специфическое значение.

Вирус Эпштейн-Барр относительно устойчив во внешней среде, быстро погибает при высыхании, воздействии высоких температур, а также действии распространенных дезинфицированных средств. В биологических тканях и жидкостях вирус Эпштейн-Барр способен благоприятно себя чувствовать при попадании в кровь у больного ЭБВИ, клетки головного мозга совершенно здорового человека, клетки при онкологических процессах (лимфома , лейкемия и другие).
Вирус обладает определенным тропизмом (склонностью поражать излюбленные клетки):
1) тропность к клеткам лимфоретикулярной системы
(возникает поражение лимфатических узлов любых групп, увеличение печени и селезенки);
2) тропность к клеткам иммунной системы
(вирус размножается в В-лимфоцитах, где может сохраняться пожизненно, в силу чего нарушается их функциональное состояние и возникает иммунодефицит); помимо В-лимфоцитов, при ЭБВИ нарушается и клеточное звено иммунитета (макрофаги, NK – натуральные киллеры, нейтрофилы и другие), что ведет к снижению общей сопротивляемости организма к различным вирусным и бактериальным инфекциям;
3) тропность к эпителиальным клеткам верхних дыхательных путей и пищеварительного тракта
, в силу чего у детей может возникать респираторный синдром (кашель, одышка, «ложный круп»), диарейный синдром (послабление стула).
Вирус Эпштейн-Барр обладает аллергизирующими свойствами , что проявляется определенными симптомами у больных: 20-25% пациентов имеют аллергическую сыпь, у части больных может развиваться отек Квинке.
Особое внимание обращает на себя такое свойство вируса Эпштейн-Барр, как «пожизненная персистенция в организме ». Благодаря инфицированию В-лимфоцитов данные клетки иммунной системы приобретают способность к неограниченной жизнедеятельности (так называемое «клеточное бессмертие»), а также постоянному синтезу гетерофильных антител (или аутоантител, например, антинуклеарные антитела, ревматоидный фактор, холодовые агглютинины). В этих клетках и живет ВЭБ постоянно.
В настоящее время известны 1 и 2 штаммы вируса Эпштейн-Барр, которые не отличаются серологически.
Причины возникновения Эпштейн-Барр вирусной инфекции
Источник инфекции при ЭБВИ – больной клинически выраженной формой и вирусоноситель. Больной становится заразным в последние дни инкубационного периода, начальный период болезни, разгар заболевания, а также весь период реконвалесценции (до 6 месяцев после выздоровления), причем до 20% переболевших сохраняют способность периодически выделять вирус (то есть остаются носителями).
Механизмы заражения ЭБВИ:
– это аэрогенный (воздушно-капельный путь передачи), при котором заразна слюна и слизь из ротоглотки, которая выделяется при чихании, кашле, разговоре, поцелуе;
- контактный механизм (контактно-бытовой путь передачи), при котором имеет место ослюнение предметов обихода (посуда, игрушки, полотенца и другое), однако в силу нестойкости вируса во внешней среде имеет маловероятное значение;
- допускается трансфузионный механизм заражения (при переливании инфицированной крови и ее препаратов);
- алиментарный механизм (водно-пищевой путь передачи);
- в настоящее время доказан трансплацентарный механизм инфицирования плода с возможностью развития врожденной ЭБВИ.
Восприимчивость к ЭБВИ: дети грудного возраста (до 1 года) болеют Эпштейн-Барр вирусной инфекцией редко благодаря наличию пассивного материнского иммунитета (материнские антитела), наиболее подвержены инфицированию и развитию клинически выраженной формы ЭБВИ – это дети с 2х до 10 лет.
Несмотря на многообразие путей заражения, среди населения имеется хорошая иммунная прослойка (до 50% детей и 85% взрослых): многие инфицируются от носителей без развития симптомов болезни, но с развитием иммунитета. Именно поэтому считается, что для окружения больного ЭБВИ заболевание малозаразно, поскольку многие уже имеют антитела к вирусу Эпштейна-Барр.
Редко в учреждениях закрытого типа (военные части, общежития) все же могут наблюдаться вспышки ЭБВИ, которые малоинтенсивны по выраженности, а также растянуты по времени.
Для ЭБВИ, а в частности наиболее ее частого проявления – мононуклеоза - характерна весеннее-осенняя сезонность.
Иммунитет после перенесенной инфекции формируется прочный, пожизненный. Заболеть повторно острой формой ЭБВИ нельзя. Повторные случаи заболевания связаны с развитием рецидива или хронической формы заболевания и его обострения.
Путь вируса Эпштейн-Барр в организме человека
Входные ворота инфекции – слизистая оболочка рото- и носоглотки, где происходит размножение вируса и организация неспецифической (первичной) защиты. На исходы первичного инфицирования влияют: общий иммунитет, сопутствующие заболевания, состояние входных ворот инфекции (есть или отсутствуют хронические заболевания рото- и носоглотки), а также инфицирующая доза и вирулентность возбудителя.
Исходами первичного заражения могут быть:
1) санация (уничтожение вируса во входных воротах);
2) субклиническая (бессимптомная форма);
3) клинически определяемая (манифестная) форма;
4) первично латентная форма (при которой репродукция вируса и выделение его возможны, а клинических симптомов нет).
Далее из входных ворот инфекции вирус проникает в кровь (виремия) – у больного может быть температура и интоксикация. На месте входных ворот формируется «первичный очаг» - катаральная ангина, затруднение носового дыхания. Далее происходит занос вируса в различные ткани и органы с преимущественным поражением печени, селезенки, лимфатических узлов и других. Именно в этот период в крови появляются «атипичные тканевые мононуклеары» на фоне умеренного увеличения лимфоцитов.

Исходами болезни могут быть: выздоровление, хроническая ВЭБ – инфекция, бессимптомное носительство, аутоиммунные болезни (системная красная волчанка, ревматоидный артрит, синдром Шегрена и другие), онкологические заболевания, при онкологических заболеваниях и врожденной ВЭБ-инфекции – возможен летальный исход.
Симптомы ВЭБ-инфекции
В зависимости от климата преобладают те или иные клинические формы ЭБВИ. В странах с умеренным климатом, к которым относится и Российская Федерация, чаще встречается инфекционный мононуклеоз, причем если нет дефицита иммунитета, то может развиться субклиническая (бессимптомная) форма болезни. Также вирус Эпштейн-Барр может явиться причиной возникновения «синдрома хронической усталости», аутоиммунных заболеваний (ревматические болезни, васкулиты, неспецифический язвенный колит). В странах же с тропическим и субтропическим климатом возможно развитие злокачественных новообразований (лимфосаркома Беркитта, назофарингеальная карцинома и другие), причем нередко с метастазами в различные органы. У ВИЧ-инфицированных пациентов ЭБВИ ассоциирована с возникновением волосатой лейкоплакии языка, лимфомы головного мозга и других проявлений.
В настоящее время клинически доказан факт прямой связи вируса Эпштейн-Барр с развитием острого мононуклеоза, хронической ЭБВИ (или ВЭБ-инфекции), врожденной ВЭБ-инфекции, «синдрома хронической усталости», лимфоидной интерстициальной пневмонии, гепатита, онкологических лимфопролиферативных заболеваний (лимфома Беркитта, Т-клеточная лимфома, назофарингеальная карцинома или НФК, лейомиосаркома, неходжинские лимфомы), ВИЧ-ассоциированных заболеваний («волосатая лейкоплакия», лимфома головного мозга, распространенные новообразования лимфоузлов).
Подробнее о некоторых проявлениях ВЭБ-инфекции:
1. Инфекционный мононуклеоз
, который проявляется в виде острой формы болезни с цикличностью и специфическими симптомами (лихорадка, катаральная ангина, затруднение носового дыхания, увеличение групп лимфоузлов, печени, селезенки, аллергическая сыпь, специфические изменения в крови). Более подробно – см. в статье «Инфекционный мононуклеоз ».
Неблагоприятные в плане развития хронической ВЭБ-инфекции признаки:
Затяжной характер течения инфекции (длительный субфебрилитет – 37-37,5° – до 3-6ти месяцев, сохранение увеличенных лимфатических узлов более 1,5-3х месяцев);
- возникновение рецидивов заболевания с возобновлением симптомов болезни в течение 1,5-3-4х месяцев после возникновения первичной атаки болезни;
- сохранение антител IgM (к EA, VCA антигенам ВЭБ) более 3х месяцев с момента начала заболевания; отсутствие сероконверсии (сероконверсия – исчезновение антител IgM и образование антител IgG в разным антигенам вируса Эпштейн-Барр);
- несвоевременно начатое или полностью отсутствующее специфическое лечение.
2. Хроническая ВЭБ-инфекция формируется не ранее, чем через 6 месяцев после перенесенной острой инфекции, а при отсутствии острого мононуклеоза в анамнезе – через 6 и более месяцев после инфицирования. Нередко латентная форма инфекции при снижении иммунитета переходит в хроническую инфекцию. Хроническая ВЭБ инфекция может протекать в виде: хронической активной ВЭБ-инфекции, гемофагоцитарного синдрома, ассоциированного с ВЭБ, атипичных форм ВЭБ (рецидивирующие бактериальные, грибковые и другие инфекции пищеварительной системы, дыхательных путей, кожи и слизистых оболочек).
Хроническая активная ВЭБ-инфекция
характеризуется длительным течением и частыми рецидивами. Больных беспокоит слабость, повышенная утомляемость, чрезмерная потливость, длительная небольшая температура до 37,2-37,5°, кожные высыпания, иногда суставной синдром, боли в мышцах туловища и конечностей, тяжесть в правом подреберье, чувство дискомфорта в области горла, небольшой кашель и заложенность в носу, у некоторых пациентов неврологические расстройства – беспричинные головные боли, нарушения памяти, нарушения сна, частые смены настроения, склонность к депрессиям, больные невнимательны, снижение интеллекта. Нередко пациенты жалуются на увеличение одного или группы лимфоузлов, возможно увеличение внутренних органов (селезенка и печень).
Наряду с такими жалобами при расспросе больного выясняется наличие в последнее время частых простудных инфекций, грибковых заболеваний, присоединение других герпетических болезней (например, простой герпес на губах или половой герпес и другое).
В подтверждение клинических данных будут и лабораторные признаки (изменения крови, иммунного статуса, специфические анализы на антитела).
При выраженном снижении иммунитета при хронической активной ВЭБ-инфекции происходит генерализация процесса и возможно поражение внутренних органов с развитием менингита, энцефалита, полирадикулоневрита, миокардита, гломерулонефрита, пневмонии и других.
Гемофагоцитарный синдром, ассоциированный с ВЭБ проявляется в виде анемии иди панцитопении (снижение состава практически всех элементов крови, связанное с угнетением ростков кроветворения). У больных может наблюдаться лихорадка (волнообразная или перемежающаяся, при которой возможны как резкие, так и постепенные подъемы температура с восстановлением до нормальных величин), увеличение лимфоузлов, печени и селезенки, нарушение функции печени, лабораторные изменения в крови в виде снижение как эритроцитов, так и лейкоцитов и других элементов крови.
Стертые (атипичные) формы ЭБВИ : чаще всего это лихорадка неясного генеза длящаяся месяцами, годами в сопровождении с увеличением лимфоузлов, иногда суставными проявлениями, мышечными болями; другой вариант – это вторичный иммунодефицит с частыми вирусными, бактериальными, грибковыми инфекциями.
3. Врожденная ВЭБ-инфекция возникает при наличии острой формы ЭБВИ или хронической активной ВЭБ-инфекции, возникшей в период беременности матери. Характеризуется возможным поражением внутренних органов ребенка в виде интерстициальной пневмонии, энцефалита, миокардита и другими. Возможны недоношенность, преждевременные роды. В крови рожденного малыша могут циркулировать как материнские антитела к вирусу Эпштейн-Барр (IgG к EBNA, VCA, EA антигенам), так и явное подтверждение внутриутробного инфицирования – собственные антитела ребенка (IgM к EA, IgM к VCA антигенам вируса).
4. «Синдром хронической усталости
» характеризуется постоянной усталостью, которая не проходит после продолжительного и полноценного отдыха. Для пациентов с синдромом хронической усталости характерны мышечная слабость, периоды апатии, депрессивные состояния, лабильность настроения, раздражительность, иногда вспышки гнева, агрессии. Пациенты вялые, жалуются на нарушение памяти, снижение интеллекта. Больные плохо спят, причем нарушается как фаза засыпания, так и наблюдается прерывистый сон, возможна бессонница и сонливое состояние в течение дня. Одновременно характерны вегетативные нарушения: дрожание или тремор пальцев рук, потливость, периодически небольшая температура, плохой аппетит, боли в суставах.
В группе риска трудоголики, лица с повышенной физической и умственной работой, лица, находящиеся как в острой стрессовой ситуации, так и в хроническом стрессе.
5. ВИЧ-ассоциированные заболевания
«Волосатая лейкоплакия»
языка и слизистой ротовой полости появляется при выраженном
иммунодефиците, связанном чаще с ВИЧ-инфекцией. На боковых поверхностях языка, а также на слизистой оболочке щек, десен появляются белесоватые складки, которые постепенно сливаются, образуя белые бляшки с неоднородной поверхностью, будто покрытые бороздами, образуются трещины, эрозивные поверхности. Как правило, болевых ощущений при данном заболевании нет.

Лимфоидная интерстициальная пневмония
является полиэтиологическим заболеванием (имеется связь с пневмоцистами, а также и с ВЭБ) и характеризуется одышкой, малопродуктивным кашлем
на фоне температуры и симптомов интоксикации, а также прогрессирующей потери веса больных. У больного увеличение печени и селезенки, лимфатических узлов, увеличение слюнных желез. При рентгенологическом исследовании двусторонние нижнедолевые интерстииальные очаги воспаления легочной ткани, корни расширены, неструктурны.
6. Онкологические лимфопролиферативные заболевания (лимфома Беркитта, назофарингеальная карцинома – НФК, Т-клеточная лимфома, неходжинская лимфома и другие)
Диагностика Эпштейн-Барр вирусной инфекции
1. Предварительный диагноз всегда выставляется на основании клинико-эпидемиологических данных. Подозрение на ЭБВИ подтверждают клинические лабораторные анализы, в частности общий анализ крови, по которому можно выявить косвенные признаки вирусной активности: лимфомоноцитоз (увеличение лимфоцитов, моноцитов), реже моноцитоз при лимфопении (увеличение моноцитов при снижении лимфоцитов), тромбоцитоз (увеличение тромбоцитов), анемия (снижение эритроцитов и гемоглобина), появление атипичных мононуклеаров в крови.
Атипичные мононуклеары (или вироциты) – это видоизмененные лимфоциты, которые по морфологическим признакам имеют некоторое сходство с моноцитами. Это одноядерные клетки, являются молодыми клетками, появляются в крови с целью борьбы с вирусами. Именно последнее свойство объясняет их появление при ЭБВИ (особенно при острой ее форме). Диагноз инфекционного мононуклеоза считается подтвержденным при наличии атипичных мононуклеаров в крови более 10%, однако их количество может колебаться от 10 до 50 и более %.
Для качественного и количественного определения атипичных мононуклеаров применяется метод концентрации лейкоцитов, который является высокочувствительным методом.
Сроки появления: Атипичные мононуклеары появляются в первые дни болезни, в разгар заболевания их количество бывает максимальным (40-50% и более), у части пациентов их появление фиксируется спустя неделю после начала болезни.
Продолжительность их обнаружения: у большинства пациентов атипичные мононуклеары продолжают выявляться в течение 2-3х недель с момента начала болезни, у части больных – исчезают к началу 2й недели заболевания. У 40% пациентов в крови продолжается обнаружение атипичных мононуклеаров до месяца и более (в этом случае имеет смысл проводить активную профилактику хронизации процесса).
Также на стадии предварительного диагноза проводят биохимическое исследование сыворотки крови, в котором есть признаки поражения печени (небольшое увеличение билирубина, повышение активности ферментов – АЛТ, АСТ, ГГТП, тимоловой пробы).
2. Окончательный диагноз выставляется после специфических лабораторных исследований.
1) Гетерофильный тест
– обнаружение гетерофильных антител в сыворотке крови, выявляются у подавляющего большинства больных ЭБВИ. Является дополнительным методом диагностики. Гетерофильные антитела вырабатываются в ответ на заражение ВЭБ – это аутоантитела, которые синтезируются инфицированными В-лимфоцитами. К ним относятся антинуклеарные антитела, ревмофактор, холодовые агглютинины. Они относятся к антителам класса IgM. Появляются в первые 1-2 недели с момента заражения, причем характерно постепенное повышение их в течение первых 3-4х недель, затем постепенно снижение в последующие 2 месяца и сохранение в крови весь период реконвалесценции (3-6 месяцев). Если при наличии симптомов ЭБВИ данный тест отрицательный, то рекомендуется повторить его через 2 недели.
Ложноположительный результат на гетерофильные антитела могут дать такие состояния, как гепатиты, лейкоз, лимфома, употребление наркотических средств. Также положительными антитела данной группы могут быть при: системной красной волчанке, криоглобулинемии, сифилисе.
2) Серологические исследования на антитела к вирусу Эпштейн-Барр методом ИФА
(иммуноферментный анализ).
IgM к VCA
(к капсидному антигену) – выявляются в крови в первые дни и недели болезни, максимальны к 3-4й недели заболевания, могут циркулировать до 3х месяцев, а потом их количество снижается до неопределяемой величины и исчезает совсем. Сохранение их более 3х месяцев указывает на затяжное течение болезни. Обнаруживаются у 90-100% больных с острой ЭБВИ.
IgG к VCA
(к капсидному антигену) – появляются в крови спустя 1-2 месяца от начала болезни, затем постепенно снижается и сохраняется на пороговом (низком уровне) пожизненно. Повышение их титра характерно для обострения хронической ЭБВИ.
IgM к EA
(к раннему антигену) – появляется в крови в первую неделю заболевания, сохраняется в течение 2-3х месяцев и исчезает. Обнаруживается у 75-90% больных. Сохранение в высоких титрах длительной время (более 3-4х месяцев) тревожно в плане формирования хронической формы ЭБВИ. Появление их при хронической инфекции служит индикатором реактивации. Нередко могут выявляться при первичном инфицировании у носителей ВЭБ.
IgG к ЕA
(к раннему антигену) – появляются к 3-4й недели заболевания, становятся максимальными на 4-6 недели болезни, изчезают через 3-6 месяцев. Появление высоких титров повторно указывает на активацию хронической инфекции.
IgG к NA-1 или EBNA
(к нуклеарному или ядерному антигену) – являются поздними, поскольку появляются в крови через 1-3 месяца после начала заболевания. Продолжительное время (до 12 мес) из титр достаточно высокий, а затем титр снижается и сохраняется на пороговом (низком) уровне пожизненно. У детей раннего возраста (до 3-4х лет) данные антитела появляются поздно – спустя 4-6 месяцев после инфицирования. Если у человека выраженный иммунодефицит (стадия СПИД при ВИЧ-инфекции, онкологические процессы и другое), то данных антител может и не быть. Реактивация хронической инфекции или рецидив острой ЭБВИ наблюдается при высоких титрах IgG к NA антигену.
Схемы расшифровки результатов
Правила качественной диагностики ВЭБ – инфекции:
Динамическое лабораторное исследование: в большинстве случаев недостаточно однократного исследования на антитела с целью постановки диагноза. Необходимы повторные исследования через 2 недели, 4 недели, 1.5 месяца, 3 и 6 месяцев. Алгоритм динамического исследования и его необходимость определяет только лечащий доктор!
- сравнивать результаты, сделанные в одной лаборатории.
- нет общих норм для титров антител; оценка результата проводится доктором в сравнении с референтными значениями конкретной лаборатории, после этого делается вывод, во сколько раз по сравнению с референтным значением повышен искомый титр антител. Пороговый уровень, как правило, не превышает 5-10кратного повышения. Высокие титры диагностируются при 15-30кратном увеличении и выше.
3) ПЦР-диагностика ВЭБ-инфекции
– качественное выявление ДНК вируса Эпштейн-Барр методом ПЦР.
Материалом для исследования служат слюна или рото- и носо- глоточная слизь, соскоб эпителиальных клеток урогенитального тракта, кровь, спинномозговая жидкость, секрет простаты, моче.
Как у больных ЭБВИ, так и у носителей может быть положительная ПЦР. Поэтому для их дифференцировки проводится ПЦР-анализ с заданной чувствительностью: для носителей до 10 копий в пробе, а для активной инфекции – 100 копий в пробе. У маленьких детей (до 1-3х лет) по причине недостаточно сформированного иммунитета диагностика по антителам затруднительна, поэтому в данной группе пациентов в помощь приходит именно ПЦР-анализ.
Специфичность данного метода 100%, что практически исключает ложноположительные результаты. Однако в силу того, что ПЦР-анализ информативен только при размножении (репликации) вируса, то существует и определенный процент ложноотрицатльных результатов (до 30%), связанный именно с отсутствием репликации в момент исследования.

4) Иммунограмма или иммунологическое исследование крови.
При ЭБВИ существует два типа изменений иммунного статуса:
Повышение его активности (увеличение уровня интерферона сыворотки, IgA, IgM, IgG, повышение ЦИК, повышение CD16+ – натуральных киллеров, повышение или Т-хелперов CD4+, или Т-супрессоров CD8+)
Иммунная дисфункция или недостаточность (снижение IgG, повышение IgM, снижение авидности антител, снижение CD25+ лимфоцитов, уменьшением CD16+, CD4+, CD8, снижением активности фагоцитов).
Лечение ВЭБ-инфекции
1) Организационно-режимные мероприятия включают в себя госпитализацию в инфекционную клинику больных с острой формой ЭБВИ в зависимости от тяжести. Больные с реактивацией хронической инфекции чаще лечатся амбулаторно. Диетотерапия сводится к полноценному рациону с механическим, химическим щажением пищеварительного тракта.
2) Медикаментозная специфическая терапия ЭБВИ.
Противовирусные препараты (изопринозин с первых дней жизни, арбидол с 2х лет, валтрекс с 2х лет, фамвир с 12 лет, ацикловир с первых дней жизни при отсутствие других средств, но значительно менее эффективный).
Препараты интерферона (виферон с первых дней жизни, кипферон с первых дней жизни, реаферон ЕС-липинд старше 2х лет, интерфероны для парентерального введения старше 2х лет).
Индукторы интерферона (циклоферон старше 4х лет, неовир с первых дней жизни, амиксин с 7 лет, анаферон с 3х лет).
Правила специфической терапии ЭБВИ:
1) Все препараты, дозу, курсы назначаются исключительно лечащим доктором.
2) После основного курса лечения необходим продолжительный поддерживающий курс.
3) Комбинации иммуномодуляторов назначаются с осторожностью и только доктором.
3) Препараты для усиления интенсивности лечения.
Иммунокоррекция (после исследования иммунограммы) – иммуномодуляторы (тимоген, полиоксидоний, деринат, ликопид, рибомунил, иммунорикс, ронколейкин и другие);
- Гепатопротекторы (карсил, гепабене, гепатофальк, эссенциале, гептрал, урсосан, овесол и другие);
- Энтеросорбенты (белый уголь, фильтрум, лактофильтрум, энтеросгель, смекта);
- Пробиотики (бифидум-форте, пробифор, биовестин, бифиформ и другие);
- Антигистаминные средства (зиртек, кларитин, зодак, эриус и прочие);
- Другие препараты по показаниям.
Диспансеризация больных с острой и хронической формой ЭБВИ
Все диспансерное наблюдение проводится инфекционистом, в детской практике при отсутствие такового иммунологом или педиатром. После перенесенного инфекционного мононуклеоза устанавливается наблюдение в течение 6 месяцев после болезни. Осмотры проводятся ежемесячно, при необходимости консультации узких специалистов: гематолог, иммунолог, онколог, ЛОР-врач и другие
Лабораторные исследования проводятся ежеквартально (1 раз в 3 мес) , а при необходимости чаще, общий анализ крови первые 3 месяца проводится ежемесячно. Лабораторные исследования включают в себя: общий анализ крови, исследования на антитела, ПЦР-исследование крови и ротоглоточной слизи, биохимический анализ крови, иммунограмма, УЗИ-исследование и другие по показаниям.
Профилактика Эпштейн-Барр вирусной инфекции
Специфической профилактики (вакцинации) нет. Профилактические меры сводятся к укреплению иммунитета, закаливанию детей, мерам предосторожности при появлении больного в окружении, соблюдение правил личной гигиены.
Врач инфекционист Быкова Н.И.
Исход острой инфекции, вызванной вирусом Эпштейна-Барр (ВЭБИ), зависит от степени нарушений функций иммунной системы и от наследственной предрасположенности к заболеваниями, связанным с ВЭБИ. Итак, острая ВЭБИ может окончиться следующими вариантами:
- Полное выздоровление, в результате которого человек становится просто носителем вируса;
Хроническая ВЭБИ может протекать по типу хронического инфекционного мононуклеоза, при котором поражаются сердце, почки и ЦНС. Кроме того, хроническая ВЭБИ может протекать в атипичной форме, для которой характерно длительное и стойкое повышение температуры тела не выше 37,5 o С и иммунодефицит, провоцирующий постоянные и длительно текущие бактериальные, грибковые и смешанные инфекции дыхательных путей, пищеварительного тракта, кожи и т.д.
Помимо перечисленных последствий, вирус Эпштейна-Барр может приводить к осложнениям со стороны различных органов и систем. В настоящее время выявлены следующие последствия вируса Эпштейна-Барр, классифицируемые в качестве осложнений:
Доктор Комаровский о вирусе Эпштейна Барра у детей
Самые распространенные среди детей заболевания - вирусные. Причина в том, что иммунитет ребенка еще недостаточно крепкий, незрелый, и ему не всегда бывает легко противостоять многочисленным угрозам извне. Но если о гриппе и ветрянке сказано и написано много, да и с корью мамам все более-менее понятно, то есть в этом мире вирусы, одни названия которых нагоняют на родителей священный ужас.
Один из таких малоизученных и очень часто встречающихся - вирус Эпштейна-Барр. О нем довольно часто спрашивают известного педиатра и телеведущего Евгения Комаровского.
Что это такое
ВЭБ - вирус Эпштейна Барр. Один из самых распространенных вирусов на планете. Впервые был найден в образцах опухолей и описан в 1964 году английским профессором Майклом Эпштейном и его ассистенткой Ивонной Барр. Это вирус герпеса четвертого типа.
По медицинской статистике, следы перенесенной инфекции обнаруживаются в анализах крови половины детей в возрасте 5-6 лет и у 97% взрослых, причем сами они об этом зачастую даже не догадываются, ведь у большинства людей ВЭБ протекает незаметно, без симптомов.
Заразиться ребенок может разными путями. Наиболее часто - ВЭБ выделяется наружу с биологическими жидкостями, обычно - со слюной. По этой причине вызываемый вирусом инфекционный мононуклеоз называют «поцелуйной болезнью».
Инфицирование может произойти во время переливания крови и ее компонентов, через общие с больным вещи и игрушки, а также вирус передается от зараженной матери через плаценту плоду во время беременности. ВЭБ легко распространяется воздушно-капельным путем, а также от донора к реципиенту во время трансплантации костного мозга.
В группе риска - дети до года, которые активно познают окружающий мир через рот, пытаясь попробовать на зуб абсолютно все попавшиеся им под руку предметы и вещи. Еще один «проблемный» возраст - дети от 3 до 6 лет, которые регулярно посещают детский сад и имеют многочисленные контакты.
Инкубационный период -от 1 до 2 месяцев, после чего у детей развиваются яркие симптомы, свойственные многим вирусным инфекциям.
Впрочем, не так страшен сам вирус со сложным названием, сколько то, что его последствия совершенно непредсказуемы. Он может пройти совершенно не заметно у одного ребенка, а у другого станет причиной развития тяжелых состояний и даже онкологических заболеваний.
Комаровский о ВЭБ
Евгений Комаровский призывает родителей не создавать лишней истерии вокруг вируса Эпштейна-Барр. Он считает, что большинство детей с этим агентом уже встречались в раннем детстве, и их иммунитет «запомнил» его и умеет идентифицировать и противостоять.
А теперь послушаем доктора Комаровского об инфекционном монокулезе.
Симптомы, которые позволяют заподозрить у ребенка ВЭБ, довольно размыты:
- Раздражительность, плаксивость, повышенная капризность и частая беспричинная усталость.
- Легкое или более заметное увеличение лимфатических узлов. Чаще всего - подчелюстных и заушных. Если инфекция протекает тяжело - по всему телу.
- Отсутствие аппетита, проблемы с пищеварением.
- Сыпь.
- Высокая температура (до 40,0).
- Боли в горле (как при ангине и фарингите).
- Сильная потливость.
- Небольшое увеличение размеров печени и селезенки. У ребенка это может проявляться ноющими болями в животе.
- Желтушность кожных покровов. Этот симптом встречается крайне редко.
Комаровский подчеркивает, что на основании одних только жалоб и наличия тех или иных симптомов поставить диагноз нельзя, поскольку состояние ребенка будет напоминать и ангину, и энтеровирус, и лимфогранулематоз.
Чтобы подтвердить или опровергнуть вирус Эпштейна-Барр требуется лабораторная диагностика проб крови пациента, в том числе биохимический анализ, серологическое исследование, ПЦР, а также желательно сделать иммунограмму и провести ультразвуковое исследование органов брюшной полости - печени и селезенки.
Комаровский часто сравнивает ВЭБ с ветрянкой. И то, и другое заболевание легче переносится в раннем возрасте, чем младше человек, тем проще недуг и меньше последствий. Чем в более взрослом возрасте происходит первичное инфицирование, тем больше шансы на тяжелые осложнения.
Лечение по Комаровскому
Евгений Олегович предупреждает, что лечение антибиотиками группы пенициллинов одного из ассоциированных с ВЭБ заболеваний - инфекционного мононуклеоза может вызвать тяжелые осложнения. Обычно такое назначение бывает ошибочным, когда доктор принимает мононуклеоз за обычную бактериальную ангину. В этом случае может развиться экзантема.
Обычные дети, не страдающие ВИЧ и другими тяжелыми расстройствами иммунной системы, по мнению Евгения Комаровского, не нуждаются при мононуклеозе, вызванном ВЭБ, в никаком противовирусном лечении, и уже тем более им не надо в срочном порядке давать иммуностимуляторы. Известный педиатр уверен, что организм ребенка в состоянии самостоятельно справиться с этой угрозой.
Если течение болезни тяжелое, что, по словам Комаровского, бывает очень редко, может потребоваться лечение в условиях стационара. Там, скорее всего, будут применяться (вполне оправданно) препараты противогерпетической группы.
Во всех остальных случаях достаточно лечения симптоматического. К нему относятся жаропонижающие средства (если температура выше 38,5-39,0), средства, уменьшающие боли в горле (леденцы, антисептики, полоскания), мази, гели и наружные спреи с антисептиками при сильной кожной сыпи.
Что такое вирус Эпштейна-Барр, какова его симптоматика у детей и как проводится лечение, чем опасна болезнь?
Вирус Эпштейна-Барр – инфекционное заболевание герпетического происхождения, получившее название в честь двух ученых – исследователей, совершивших его открытие в 1964 году, а именно - канадского профессора и вирусолога Майкла Эпштейна и Ивоны Барр, которая была его аспиранткой. В силу своей природы ВЭБ еще называют герпесом 4 типа. В последнее время его распространенность (особенно у детей) значительно увеличилась и составляет до 90% всего населения планеты.
Вирус Эпштейна-Барр у детей - что это такое и чем он опасен?
Вирус Эпштейна-Барр способен присутствовать в организме на протяжении нескольких лет и никак себя не проявлять. У 25% людей, которые являются его носителями, он может находиться в течение всей жизни. Спровоцировать его активацию может ослабленная иммунная система. После заражения у человека в дальнейшем навсегда вырабатывается стойкий иммунитет к заболеванию. При этом вирус продолжает существовать в теле, как и его герпесные аналоги.
По статистическим данным, больше всего ему подвержены дети от года и старше, так как именно в этот период малыши начинают активно взаимодействовать с другими детками. До трехгодовалого возраста течение болезни часто идет без выраженной симптоматики и имеет много общего с обычной простудой в легкой форме. Характерные признаки болезни начинают проявляться у школьников и подростков.
Количество зараженных людей после 35 лет минимально, а в тех случаях, когда инфицирование происходит, патология не сопровождается свойственными ей симптомами. Это обусловлено тем, что у взрослых людей уже имеется иммунитет к вирусам герпесной группы.
В результате проникновения вируса в организм обычно развивается острый инфекционный мононуклеоз. Однако это не единственная патология, которую может спровоцировать данный тип возбудителя. Вирус Эпштейна-Барр опасен развитием:
- респираторных инфекционных болезней дыхательных путей;
- назофарингеальной карциномы, представляющей собой злокачественное заболевание носоглотки;
- лимфомы Беркитта;
- рассеянного склероза;
- герпеса;
- системного гепатита;
- лимфомы;
- опухоли слюнных желез и ЖКТ;
- иммунной недостаточности;
- болезни Ходжкина или лимфогранулематоза;
- полиадентопатии;
- волосатой лейкоплакии ротовой полости;
- синдрома хронической усталости.
В таблице ниже приведена условная классификация ВЭБ по определенным критериям:
- врожденный;
- приобретенный.
- типичный, проявляется как инфекционный мононуклеоз;
- атипичный, подразделяется на стертый, бессимптомный или затрагивающий внутренние органы.
- легкий;
- средний;
- тяжелый.
- острый;
- затяжной;
- хронический.
- активный;
- неактивный.
Пути передачи вируса и источники заражения
Основной путь, которым осуществляется передача вирусных возбудителей - контакт с зараженным человеком или тем, кто здоров, но является переносчиком вируса. Человек, который переболел ВЭБ, но уже абсолютно здоров с клинической точки зрения, в период от 2 месяцев до полутора лет после полного выздоровления и исчезновения симптомов все еще выделяет возбудителя инфекции.
Самое большое скопление частиц находится в человеческой слюне, которой обмениваются люди, целуя друг друга. Именно по этой причине вирус Эпштейна-Барр называют «болезнью поцелуев». Помимо близкого контактирования с больным или носителем существуют и другие способы заразиться:
- в процессе переливания крови - парентеральный способ;
- при трансплантации;
- контактно-бытовой путь, когда люди пользуются одной посудой или предметами быта и личной гигиены - такой вариант маловероятен, ведь данный тип герпесвируса является нестойким и долго в окружающей среде не живет;
- воздушно-капельный путь, который является самым распространенным;
- при половом акте, если возбудитель болезни присутствует на слизистой половых органов.
Что касается детей, то они могут быть инфицированы не только при общении с ребенком, зараженным вирусом, занимаясь с его игрушками, но и внутриутробно через плаценту. Вирус может передаться малышу при родах, когда он проходит через родовые пути.
Таким образом, главным источником распространения вируса Эпштейна-Барр является инфицированный человек. Особую опасность представляют те люди, у которых заболевание протекает бессимптомно или в скрытой форме. Угроза заразиться от больного ВЭБ становится реальной за пару дней до окончания инкубационного периода.
Симптоматика болезни у ребенка
По причине того, что чаще всего вирус Эпштейна-Барр провоцирует развитие острого инфекционного мононуклеоза, то ему свойственны и соответствующие проявления, которые включают четыре основных признака этого заболевания:
- утомляемость;
- повышение температуры тела;
- появление боли в горле;
- увеличение лимфоузлов.
Инкубационный период ВЭБ может длиться от 2 дней до 2 месяцев. Активный период болезни составляет 1-2 недели, после чего начинается постепенное выздоровление. Течение патологического процесса происходит поэтапно. На начальной стадии у заразившегося человека появляется чувство недомогания, которое способно длиться около недели, и болит горло. На этом этапе температурные показатели остаются нормальными.
Симптомы вируса Эпштейна-Барра у детей
На следующем этапе отмечается резкое повышение температуры тела доградусов. К этому симптому присоединяется интоксикация организма и полиаденопатия – изменение размеров лимфатических узлов, которые достигают 0,5 – 2 см. Обычно увеличиваются передние и задние шейные лимфоузлы, но возможно и увеличение лимфатических узлов, расположенных на затылке, под челюстью, над и под ключицами, под мышками, в локтях, паху и на бедрах. При пальпации они становятся похожими на тесто, появляются незначительные болезненные ощущения.
Кроме этого, патологический процесс распространяется и на миндалины, что напоминает симптоматику при ангине. Миндалины распухают, задняя стенка глотки покрывается гнойным налетом, нарушается носовое дыхание и появляется гнусавость голоса.
На поздних стадиях развития вирус Эпштейна-Барр затрагивает такие внутренние органы, как печень и селезенка. Поражение печени сопровождается гепатомегалией, ее увеличением и тяжестью в области правого подреберья. Иногда моча приобретает темный окрас, и возникает легкая желтуха. Селезенка при ВЭБ также увеличивается в размерах.
Еще одним симптомом вируса Эпштейна-Барр, который часто наблюдается у детей, является сыпь. Обычно высыпания держатся до 10 дней. Степень их выраженности обусловлена приемом антибиотиков. Они могут иметь вид:
Способы диагностики
Симптоматика вируса Эпштейна-Барр имеет много общего с различными заболеваниями, среди которых:
- цитомегаловирус;
- герпес №6;
- ВИЧ-инфекция и СПИД;
- ангинозная форма листериоза;
- корь;
- вирусный гепатит;
- локализованная дифтерия зева;
- ангина;
- аденовирусная инфекция;
- заболевания крови.
По этой причине важно провести дифференциальную диагностику, чтобы отличить патологические процессы друг от друга и назначить правильное лечение. Для того чтобы точно определить возбудитель вируса, необходимо сдать анализы крови, мочи и слюны и провести их лабораторные исследования.
Анализы крови
Обследование крови на присутствие в ней ВЭБ называется «иммуноферментный анализ» (ИФА), в ходе него осуществляется расшифровка качественных и количественных показателей антител к инфекции, которая дает возможность выяснить, является ли заражение первичным, и как давно оно произошло.
В крови могут быть обнаружены 2 типа антител:
- Иммуноглобулины или первичные антитела типа М. Их образование происходит при первом попадании вируса в организм или вследствие активации инфекции, находящейся в «спящем» состоянии.
- Иммуноглобулины или вторичные антитела типа G. Они характерны для хронической формы патологии.
По общему анализу крови судят и о наличии мононуклеаров в крови. Это атипичная форма, которую приобретают 20-40% лимфоцитов. Их присутствие свидетельствует об инфекционном мононуклеозе. Мононуклеары могут продолжать находиться в крови еще в течение нескольких лет после выздоровления.
Метод ПЦР
ДНК вируса Эпштейна-Барр обнаруживается с помощью исследования биологической жидкости организма: слюны, слизи из носоглотки и ротовой полости, спинномозговой жидкости, секрета простаты или выделений из половых органов методом ПЦР (полимеразной цепной реакции).
ПЦР характеризуется высокой чувствительностью исключительно в период размножения возбудителя вируса. Однако метод эффективен в обнаружении герпесных инфекций типа 1, 2 и 3. Чувствительность к герпесу №4 ниже и составляет всего 70 %. В результате метод ПЦР-исследования слюнных выделений используют как тест, который подтвердит наличие вируса в организме.
Особенности лечения заболевания у детей
Вирус Эпштейна-Барр является молодым и еще не до конца изученным заболеванием, а методы лечения продолжают совершенствоваться. В случае с детьми какие-либо медикаментозные средства назначаются только после их тщательного изучения и выявления всех побочных эффектов.
В настоящее время противовирусные лекарства, которые бы эффективно боролись с данным типом патологии и подходили любой возрастной категории людей, остаются на стадии разработки. Детям могут прописать курс таких средств в исключительных ситуациях, когда жизнь малыша находится под угрозой.
Первое, что необходимо сделать родителям ребенка, заразившимся ВЭБ, – обеспечить его организму здоровые условия, чтобы малыш мог самостоятельно справиться с инфекцией, ведь для этого у него есть ресурсы и защитные механизмы. Следует:
- провести очистку организма от токсинов с помощью сорбентов;
- разнообразить рацион, чтобы малыш получал полноценное питание;
- оказать дополнительную поддержку иммунной системе, пропив витамины, выступающие в роли антиоксидантов, иммуномодуляторы, цитокины и биостимуляторы;
- исключить стрессы и увеличить количество положительных эмоций.
Второе, к чему сводится терапия – симптоматическое лечение. При острой форме заболевания следует облегчить состояние крохи, снизив выраженность присутствующих у него симптомов - давать жаропонижающие препараты при поднятии высокой температуры тела или закапывать капли в нос, если имеются проблемы с дыханием. При признаках ангины требуется полоскать и обрабатывать горло, а при гепатите – пить препараты, которые поддержат печень.
Прогноз выздоровления и возможные осложнения
В целом, при оказании надлежащей и своевременной помощи острая форма вируса Эпштейна-Барр имеет благоприятный прогноз. Человек выздоравливает, и у него вырабатывается пожизненный иммунитет к данному типу герпеса (или он становится его бессимптомным носителем). В противном случае все определяется степенью тяжести течения заболевания, его продолжительностью, наличием осложнений и развитием опухолевых образований.
Главная опасность данного вируса заключается в том, что его распространение осуществляется по кровеносной системе человеческого организма, в результате чего спустя некоторый период времени он способен затронуть костный мозг и любой другой внутренний орган.
Вирус Эпштейна-Барр может стать причиной развития таких серьезных и опасных патологий, как:
- онкозаболевания различных органов;
- пневмония;
- иммунодефицит;
- поражение нервной системы, которое нельзя вылечить;
- сердечная недостаточность;
- отит;
- паратонзиллит;
- респираторная недостаточность, к которой приводит появление отека миндалин и мягких тканей ротоглотки;
- гепатит;
- разрыв селезенки;
- гемолитическая анемия;
- тромбоцитопеническая пурпура;
- печеночная недостаточность;
- панкреатит;
- миокардит.
Другое возможное последствие инфицирования герпесом четвертого типа – гемофагоцитарный синдром. Он обусловлен поражением инфекцией Т-лимфоцитов, в результате которого разрушаются кровяные клетки, а именно эритроциты, тромбоциты и лейкоциты. К известным симптомам добавляется анемия, геморрагическая сыпь и проблемы со свертываемостью крови, что, в свою очередь, чревато летальным исходом.
Вирус Эпштейна-Барр также негативно сказывается на работе всей иммунной системы. В результате неспособности организма опознать собственные ткани начинают развиваться разные аутоиммунные патологи, среди которых:
- хронический гломерулонефрит;
- ревматоидный артрит;
- аутоиммунный гепатит;
- системная красная волчанка;
- синдром Шегрена.
Среди онкологических заболеваний, толчком к развитию которых способен стать ВЭБ, выделяют:
- Лимфома Беркитта. Опухолевые образования затрагивают лимфатические узлы, верхнюю или нижнюю челюсть, яичники, надпочечники и почки.
- Назофарингеальная карцинома. Местом локализации опухоли является верхняя часть носоглотки.
- Лимфогранулематоз. Главные признаки – увеличение лимфатических узлов разных групп, включая загрудинные и внутрибрюшные, лихорадка и похудение.
- Лимфопролиферативная болезнь. Это злокачественное разрастание клеток лимфоидной ткани.
Профилактика ВЭБ у ребенка
Каких-либо конкретных профилактических мер, направленных на предупреждение попадания в организм возбудителей вируса Эпштейна-Барр и их размножения, на сегодняшний день не существует. В первую очередь это касается вакцинации. Ее не проводят, так как вакцина еще не разработана. Ее отсутствие обусловлено тем, что белки вируса сильно меняются по своему составу - на это влияет стадия развития патологии, а также тип клеток, где протекает размножение патогенных бактерий.
Несмотря на то, что в подавляющем большинстве случаев инфицирования данным типом вируса итогом правильного лечения является выздоровление, патология опасна своими осложнениями. Ввиду этого все же необходимо задумываться о любых возможных профилактических мероприятиях. Основной метод профилактики сводится к общему укреплению иммунитета, ведь именно в результате его снижения может произойти активация заболевания.
Поддержать нормальное функционирование иммунной системы у взрослого или ребенка можно самым простым и надежным образом, соблюдая здоровый образ жизни, включающий в себя:
- Полноценное питание. Рацион должен быть разнообразным, обеспечивающим человека витаминами и полезными минеральными веществами.
- Закаливание. Разумные закаливающие процедуры – эффективный способ укрепить здоровье и иммунитет.
- Физическую активность. Движение – жизнь, и чтобы организм полноценно функционировал, его нужно регулярно поддерживать в тонусе, заниматься спортом или осуществлять регулярные пешие прогулки на свежем воздухе. Важно не сидеть постоянно дома за компьютером или перед телевизором.
- Прием иммуномодуляторов растительного происхождения. Примерами таких лекарственных препаратов служат Иммунал и Иммунорм. Согласно инструкции, их принимают по 20 капель три раза в день. Они стимулируют иммунные реакции и активизируют регенерацию слизистых оболочек всевозможных органов и полостей в организме человека. Можно обратиться к народным средствам, а именно - к травяным сборам.
Профилактика вируса Эпштейна-Барр в детском возрасте заключается не только в укреплении иммунитета, но и в сведении к минимуму возможности заразиться контактным и контактно-бытовым путем при общении с другими детьми. Для этого необходимо с ранних лет приучать ребенка соблюдать элементарные правила личной гигиены, включая мытье рук после прогулок и перед едой и другие санитарные процедуры.
Признаки и симптомы вируса Эпштейн - Барра у детей: общая информация о заболевании и подборка методов лечения
В силу ослабленного иммунитета, дети болеют различными заболеваниями намного чаще взрослых. Одним изП возбудителей недугов является вирус Эпштейна-Барра, в большинстве случаев он провоцирует мононуклеоз. Инфекция не представляет особой опасности для жизни малыша, специфическое лечение требуется только в запущенных случаях, осложнённых ВИЧ-инфекцией.
Вирус был обнаружен сравнительно недавно, плохо изучен, но медики знают несколько особенностей заболеваний, которые вызваны возбудителем. Молодым родителям необходимо знать характерные симптомы патологии, что нужно предпринять в такой ситуации.
Общая информация
Вирус Эпштейна-Барра был обнаружен в 1964 году. В результате исследований, вирус отнесли к группе герперовируса, он широко распространён среди населения планеты. По статистическим данным около 50% восемнадцатилетних жителей являются носителями вируса. Схожая ситуация обстоит с детками, старше пяти лет. Малыши до года болеют очень редко, вместе с грудным молоком крохе поступают антитела матери (пассивный иммунитет), защищающие детский организм от заражения.
Основную группу риска составляют малыши, старше одного года. Они активно общаются с другими детьми, постепенно переходят с грудного вскармливания на полноценное питание. Стоит отметить, что у детей до трёх лет инфицирование вирусом проходит практически бессимптомно, напоминает обычную простуду.
В результате заражения возбудитель обеспечивает формирование стойкого иммунитета у ребёнка, сам вирус не уничтожается, он продолжает существовать, не доставляя своему обладателю никакого дискомфорта. Впрочем, такая ситуация характерна для всех видов вируса герпеса.
Вирус Эпштейн-Барр вполне устойчив к окружающей среде, но он быстро погибает при воздействии высоких температур, действию дезинфицирующих средств, высыхании. Возбудитель при попадании в тело ребёнка отлично чувствует себя в крови больного, клетках головного мозга, при онкологических заболеваниях – лимфе. Вирус обладает особой склонностью поражать излюбленные клетки (лимфатической системы, иммунной системы, верхних дыхательных путей, пищеварительной системы).
Возбудитель может провоцировать аллергическую реакцию, у 25% больных деток отмечается появление отёка Квинке, высыпаний на теле крохи. Особое внимание нужно уделить особое свойство вируса – пожизненное нахождение в организме. Инфицирование иммунной системы даёт клеткам неограниченную способность к активной жизнедеятельности, постоянному синтезу.
Что делать, если ребенок обгорел на солнце? Прочтите полезную информацию.
Правила приема и дозировку таблеток Супрастин для детей узнайте из этой статьи.
Пути передачи и заражения
Источник вируса – заражённый человек. Больной становится опасным для окружающих в последние дни инкубационного периода. Хотя в небольшом количестве возбудитель выделяется в начале течения заболевания, период его течения, даже спустя полгода после выздоровления. Носителями вируса, который опасен для окружающих, становится около 20% всех пациентов.
Пути передачи вируса Эпштейн-Барра:
- воздушно-капельный. Слизь и слюна, выделяющаяся из носоглотки, представляет опасность для окружающих (посредством кашля, поцелуя, разговора);
- контактно-бытовой. Заражённая слюна может остаться на игрушках, полотенцах, предметах одежды, быта. Нестойкий вирус долго не проживёт окружающей среде, этот путь передачи возбудителя маловероятен;
- во время переливания крови, её препаратов;
- недавние исследования доказали, что возможен путь передачи от матери к плоду, в таком случае у ребёнка диагностируется врождённая Эпштейн-Барра вирусная инфекция.
Несмотря на разнообразие путей передачи возбудителя, среди населения отмечается большая группа людей, имеющая иммунитет к вирусу (около 50% детей, 85% взрослых). Большинство людей заражаются без проявления клинической картины, но антитела вырабатываются, иммунитет становится устойчивым к возбудителю. Именно поэтому недуг считают малозаразным, ведь многие уже сформировали иммунитет к вирусу Эпштейна-Барра.
Чем опасно заболевание
В первую очередь, вирус опасен тем, что имеет целый ряд разнообразных проявлений. Ввиду этого родители, даже опытные медики не всегда сразу понимают, с чем имеют дело, путают с другими заболеваниями. Только при проведении нужных исследований (анализ крови, диагностика ПЦР, ДНК, биохимия, серологические манипуляции) выявить то, что малыш заражён 4 вирусом герпеса.
Заболевание опасно тем, что вирус распространяется вместе с кровью, размножается в костном мозге, со временем может поразить любой орган в детском организме. Педиатры выделяют несколько самых опасных последствий инфицирования вирусной инфекцией Эпштейна-Барра:
- онкологические недуги различных органов;
- пневмония;
- иммунодефицит;
- серьёзные поражения нервной системы, не поддающиеся лечению;
- сердечная недостаточность;
- постепенное увеличение селезёнки, дальнейший её разрыв.
Характерные признаки и симптомы
Детки с сильным иммунитетом переносят инфицирование в виде лёгкой простуды или вообще бессимптомно. Клиническая картина у малыша, со слабым иммунитетом существенно отличается от ребёнка, имеющего сильные защитные силы организма. Инкубационный период составляет около двух месяцев, по истечении этого периода наблюдается следующая клиническая картина:
- отёк лимфатических узлов (в области шеи), при пальпации ощущается дискомфорт;
- повышенная температура тела, она держится достаточно длительный период времени. Жаропонижающие средства действуют очень мало или вообще не помогают;
- ребёнка постоянно беспокоят головные боли, хроническая усталость и слабость;
- отмечаются волнообразные боли в горле, ощущаются приступами;
- тело крохи покрывается красными высыпаниями невыясненной этиологии;
- существенно увеличивается печень, селезёнка;
- имеются проблемы с пищеварением (диарея, запор, боли в животе,);
- у малыша пропадает аппетит, вес бесконтрольно снижается;
- на полости рта отмечаются высыпания герпетического характера;
- на фоне озноба появляются боли в мышцах, неприятные ощущения во всём теле;
- нарушен сон, отмечается повышенное беспокойство ребёнка.
С течением времени, отсутствием должного лечения каждый симптом провоцирует возникновение различных недугов (пневмония, тонзиллит, инфекционный мононуклеоз, лимфома, рассеянный склероз, гепатит и другие). Зачастую недуг принимается врачами за другие патологии, течение осложняется, ребёнку становится всё хуже. Если вовремя не выявить проблему, возможен резко негативный исход.
Диагностика
Для дифференциации мононуклеоза от других патологий проводят ряд клинических исследований:
- серологическая диагностика, при которой определяют титр антител, особенно при характерной картине инфекционного мононуклеоза;
- выявление определённых титров антител к возбудителю. Этот способ актуален для детей, которые ещё не имеют гетерофильных антител;
- культуральный метод;
- общий анализ крови;
- полимеразная цепная реакция.
Вышеперечисленные методы помогают найти в отдельных тканях, крови вирусные частицы или его ДНК. Нужный спектр исследований в силах назначить только квалифицированный специалист, самостоятельно бороться с проблемой, ставить диагноз категорически запрещено.
Подборка методов лечения
На сегодняшний день специфического лечения вируса Эпштейна-Барра не существует. Крепкий иммунитет справляется с возбудителем, заболевание проходит бессимптомно, без последствий. Осложнённая острая форма недуга требует комплексной терапии, госпитализации маленького пациента. Для лечения патологии используют следующие медикаменты:
- Зовиракс, Ацикловир. Деткам до двух лет назначают по 200 мг, малышам от двух до шести – 400 мг, старше шести лет – 800 мг четыре раза в сутки. Продолжительность лечения составлять не более 10 дней, индивидуальный курс определяет доктор;
- Виферон используют в виде ректальных свечей (детям до 7 лет), таблеток (малышам старше семи лет);
- используют индукторы интерферона (Циклоферон, Арбидол);
- активно применяют иммуноглобулин человека. Препараты этой группы повышают сопротивляемость организма к вирусу, способствуют выведению токсинов, обладают антибактериальным эффектом;
- дополнительно малышу показаны поливитаминные препараты.
Тактика лечения зависит от сложности ситуации, состояния ребёнка. В период повышения температуры показаны следующие действия:
- обильное питьё (минеральные воды, натуральные соки, морсы, компоты из свежих фруктов);
- постельный режим;
- капли в нос, обладающие сосудосуживающим эффектом (Нафтизин, Санорин, Софрадекс);
- полоскание горла, полости рта антисептическими средствами: отвар ромашки, календулы, Фурацилином, Йодинолом;
- приём жаропонижающих препаратов (Парацетамол, Нурофен, Панадол);
- по необходимости крохе дают антигистаминные медикаменты.
Госпитализация маленького пациента необходима только в отдельных случаях при сильной лихорадке, высокой температуре. По необходимости назначают препараты, поддерживающие нормальную работу печени.
Узнайте о норме прибавки в весе новорожденного в первые месяцы жизни.
Что нужно ребенку в детский сад? Список документов и аксессуаров на этой странице.
Профилактические меры
Избежать заражения или обезопасить кроху от острого течения заболевания можно с раннего возраста укрепляя иммунитет:
- приучайте грудничка к нахождению в воде, водным процедурам;
- сбалансируйте рацион (исключите острые, солёные блюда, ограничьте потребление сладкого);
- избегайте стрессов;
- с детства приучайте ребёнка к регулярным физическим нагрузкам.
Вирус Эпштейн-Барр у детей: симптомы и последствия
Наиболее распространенным вирусом среди людей считается вирус Эпштейн-Барра, сокращенно ВЭБ. Это герпесвирусная инфекция может поражать детей младшего возраста, начиная от года, школьников, подростков и взрослых людей. Если малыш после года сталкивается с ней, симптоматика заболевания легко выражена, очень похожа на легкий грипп. Если же инфицирование произошло после 2-3 лет на фоне сниженного иммунитета, у ребенка развивается богатая клиническая картина. Вирус Эпштейн-Барр у детей подросткового возраста протекает в виде инфекционного мононуклеоза. Более 90% людей на планете инфицированы этой группой герпесвируса и являются переносчиками заболевания. Опасность инфицирования этим вирусом у детей проявляется нарушениями головного мозга, лимфатической системы, печени и селезенки. Рассмотрим основные причины, симптомы и последствия развития вируса Эпштейн-Барра.
Знакомство с вирусом Эпштейн-Барра
Впервые вирус был идентифицирован Майклом Энтони Эпштейном в 1964 году в процессе сотрудничества с аспиранткой Ивонной М. Барр. Обнаружение вируса произошло после исследования образцов опухолей лимфомы Беркитта. Образцы были предоставлены хирургом Дэнисом Парсоном. Он изучал развитие лимфомы у детей моложе 7 лет, проживающих в Африке.
Вирус Эпштейн-Барр у детей передается воздушно-капельным путем, через слюну, средства личной гигиены, посуду, при переливании крови или трансплантации. После инфицирования и выздоровления обычно у человека вырабатывается стойкий иммунитет к этой группе вирусов.
Хотя полностью избавиться от наличия вируса в организме ни ребенку, ни взрослому не удастся. Вирус Эпштейн-Барр у детей и взрослых будет находиться в состоянии покоя после удачного лечения.
Симптомы развития вируса
Первыми органами, которые инфицируются вирусом, являются слюнные железы, лимфоузлы, миндалины. На первых годах жизни ребенка после инфицирования вирусом клиническая картина никак себя не проявляет или заметны легкие симптомы, которые чаще напоминают простуду. Поэтому педиатры скорее лечат простуду, нежели вирус. Если инфекция попадает в организм ребенка после 2 лет, может наблюдаться увеличение лимфоузлов, слюнных желез, аденоидов. Кроме того, поднимается температура доградусов, ощущается слабость у ребенка, нежелание спать или есть, появляются частые боли в животе, отекает носоглотка, могут появиться выделения из носа.
Возможные последствия и диагностика вируса Эпштейн-Барра
Если инфекция в организме ребенка протекала остро и быстро, скорее всего, будут наблюдаться нарушения работы почек, печени, селезенки, иммунной системы. Также могут развиваться онкологические процессы в лимфоузлах, или других органах: рак желудка, носоглотки, толстой или тонкой кишки, слизистой оболочки рта. Кроме того развитие ВЭБ у детей может быть причиной не только увеличенных лимфоузлов, развитием лимфаденопатии или лимфаденита, а также постоянным тонзиллитом.
Если вирус Эпштейн-Барра у детей протекает в форме инфекционного мононуклеоза, характерными симптомами могут быть: рвота, болезненность в области живота, редкий стул, пневмония, увеличение лимфоузлов, слабость и головная боль.
У ребенка, переболевшего мононуклеозом, могут наблюдаться в течение полутора лет увеличенные лимфоузлы и проблемы с печенью, почками и селезенкой, могут возникать тонзиллиты и фарингиты.
Особенно опасно отправлять ребенка на прививку, если он инфицирован вирусом – непредсказуемость реакции ставит под удар жизнь малыша.
Внимание! Если у ребенка появились вышеперечисленные симптомы и проявления, убедительная просьба проверить ребенка на наличие вируса Эпштейн-Барра!
Как диагностировать вирус
Чтобы выявить инфицирование вирусом ребенка, необходимо сдать кровь и слюну для лабораторного исследования: общий анализ крови, биохимический анализ крови, иммунограмма, серологические методы.
Лечение вируса Эпштейн-Барра
Действенных методов излечения больных детей, инфицированных вирусом Эпштейн-Барра, на сегодня не существует. Медики могут только устранить клинические проявления и перевести активную инфекцию в латентную фазу, которая не страшна здоровью ребенка.
Инфекционный мононуклеоз и пораженные вирусом органы в организме ребенка лечатся в стационаре. Кроме того, если все же есть шанс, что вирус может в дальнейшем затронуть мозг и жизненно важные органы, медики назначают антибиотики, антигистаминные препараты, и средства для снятия острых проявлений: снятия отека в носу, нормального оттока лимфы.
Если наблюдаются незначительные увеличения лимфоузлов и небольшой отек в носоглотке, лечение может проводить педиатр. Во всех остальных случаях наблюдение и лечение проводит инфекционист.
Симптомы вируса Эпштейна-Барра у ребенка и есть ли эффективные способы лечения
Вирус Эпштейн-Барра
Если прибавить ко всему этому его поразительный потенциал по части подражания симптомам других заболеваний и общую скрытность присутствия в организме, можно сказать, что этот возбудитель - и впрямь один из самых опасных в мире.
- Он крайне распространен. Шире, чем его «собрат» цитомегаловирус. Среди взрослого населения планеты его носителями являются до 98% взрослых и не менее 50% детей, не достигших пятилетнего возраста.
- Он хорошо защищается. Вирус имеет структуры, родственные рецепторам на лимфоцитах, поэтому он не распознается иммунной системой. Вместо этого он способен проникать даже в эти иммунные клетки и размножаться в них, что позволяет ему весьма успешно угнетать иммунную защиту захваченного организма.
Вирус Эпштейна-Барра у детей: как распознать
Вопрос, как проявляется столь скрытный возбудитель - отдельная большая тема, поскольку даже самые яркие его признаки редко кажутся нам тревожными. Любопытно, что набор симптомов вируса Эпштейна-Барра у ребенка больше всего зависит от его возраста. Так, чем он младше, чем легче будет протекать острая стадия, и наоборот: у малышей старше трех лет ВЭБ выражен значительно ярче, чем у годовалых или новорожденных.
Признаки инфицирования герпесом 4 типа
В подавляющем большинстве случаев ВЭБ (вирус Эпштейна-Барра) у детей не проявляется вообще никак или выглядит как легкое недомогание, скажем, вследствие простуды. В таком случае у них могут наблюдаться:
- умеренная температура (в пределах 37-37,5 °С);
- боль в горле;
- охриплость голоса;
- кашель;
- иногда - припухание шейных лимфоузлов.
Осложнения инфекции
Последствия заражения им могут быть самыми разными, но чаще всего среди них встречаются следующие.
Мононуклеоз служит основной острой формой протекания инфекции (то есть, помимо очень схожих с простудой состояний). Он проявляется двумя группами симптомов, одна из которых знакома каждому, а вот вторая не совсем типична. Первая группа признаков мононуклеоза характеризуется:
- упадком сил;
- бронхитом;
- головной болью;
- ломотой в суставах и мышцах;
- температурой около 37 С;
- ангиной;
- появлением герпетической язвочки где-то в области губ.
Неудивительно, что первая часть признаков мононуклеоза не вызывает никаких подозрений ни у детей, ни у их родителей, ведь ее невозможно отличить от простуды. Но это ровно до тех пор, пока он не начинает проявлять нетипичное для ОРЗ упорство к лечению (в том числе, антибиотиками и народными средствами) и не появляется вторая группа симптомов. В нее входят следующие.
- Воспаление лимфоузлов. Поначалу оно носит ограниченный характер, но может обнаружиться где угодно на теле. Без специализированного лечения такой очаг сам уже не пройдет. Он распространяется в течение ближайших нескольких месяцев дальше, превращая один «шарик» под кожей в связанную тонкими нитями последовательность из нескольких «шариков».
- Увеличение в размере селезенки и печени. Как правило, это происходит одновременно, но возможны и сценарии, когда «набухает» только один из этих органов.
Злокачественные опухоли
Одно из самых опасных заболеваний, в которые может перерасти мононуклеоз (с поражением лимфоузлов) или сама инфекция вирусом Эпштейна-Барра - это лимфома Беркитта. Другое грозное осложнение - лимфогранулематоз.
Лимфома Брекитта
Лимфома Беркитта представляет собой вид неходжкинской (не содержащей специфических клеток) лимфомы - то есть, злокачественной опухоли лимфатической системы. Для лимфом в целом характерны быстрое распространение и устойчивость к любому лечению, поскольку клетки рака разносятся с током лимфы по всему организму (это не локальная опухоль, которую можно удалить). В случае с лимфомой Беркитта перерождению подвергаются В-лимфоциты - один из видов иммунных телец лимфы, которые с большим успехом поражает вирус Эпштейна-Барра.
Лимфогранулематоз
В отличие от лимфомы Беркитта, лимфогранулематоз относится как раз к ходжкинским лимфомам. Различие между этими двумя видами лимфом для врачей существенно больше, чем для нас, и состоит оно в том, есть ли в задетых процессом лимфоузлах гигантские, непохожие ни на что другое клетки. А для нас куда важнее то, что это тоже рак лимфатической системы, и удалить его как локальную опухоль невозможно - в силу неопределенной локализации.
Однако течение лимфогранулематоза не отличается такой злокачественностью. И современной онкологии уже удается добиться ее пятилетней ремиссии в подавляющем большинстве случаев. Кроме лимфом двух типов, установлена взаимосвязь между вирусом Эпштейна-Барра и раком носоглотки.
Пути заражения
ВЭБ плохо приспособлен к выживанию в окружающей среде - в иммунных, нервных и других клетках ему живется куда комфортнее. Поэтому дети, как и взрослые, заражаются им следующим образом.
- При контакте. Имеется в виду непосредственный физический контакт с носителем. Например, в быту, при пользовании общими предметами обихода. У взрослых передача часто происходит при половом акте.
- Через кровь. Скажем, через общую с организмом матери кровеносную систему в период внутриутробного развития, особенно если мама заразилась, уже будучи беременной. Но инфицирование может произойти и при переливании крови.
- Воздушно-капельным путем. Особенно при поцелуях (в том числе, в щеку) в период высыпаний герпеса 4 типа на губах. При кашле рядом с ребенком в остром периоде заболевания.
Диагностика и лечение ВЭБ
Для диагностики данного заболевания используют анализ крови на вирус герпеса 4 типа. А еще точнее, при анализе крови на вирус Эпштейна-Барра у детей лаборант ищет во взятом мазке антитела к так называемому «капсидному» антигену вируса.
Как именно обнаруживают возбудителя
Вообще, захват возбудителем все новых клеток приводит к появлению в них антигенов трех видов:
А уже потом в крови формируются иммунные белки к этим антигенам. И капсидный антиген особенно ценен тем, что и он, и антитела к нему появляются первыми - иногда даже до наступления первых симптомов заболевания. Речь идет об антителах класса IgM. Положительный результат по ним говорит о том, что с момента заражения ребенка прошло не больше месяца.
Лечение
К сожалению, все лечение вируса Эпштейна-Барра у детей сводится к приему противовирусных препаратов - особенно тех из них, что доказали свою эффективность не только против вируса герпеса 4 типа, но и его «собратьев».
- «Ацикловир» . Он дает хороший результат при лечении опоясывающего герпеса.
- «Ганцикловир». В основном из-за его способности подавлять активность цитомегаловируса - очень близкого «родственника» вируса Эпштейна-Барра.
- Рекомбинантный α-интерферон. Интерфероны - это универсальные защитные белки клеток, так что их число увеличивается в ответ на любую инфекцию. Сложность лишь в том, что эффективные препараты интерферона выпускаются только в виде ампул для внутривенных инъекций.
- Иммуноглобулин. Иммуноглобулины, в отличие от интерферонов, служат частью иммунитета не клеток, а крови. Потому препараты этих двух белков часто используют одновременно.
Возможна ли профилактика
Вакцины против вируса Эпштейна-Барра пока не разработали, поскольку состав его белков очень изменчив и зависит не только от стадии его развития, но и типа клеток, в которых он размножается. Поэтому в условиях полного отсутствия эффективного лечения и профилактики со стороны официальной медицины мы совершенно свободны в выборе тактики защиты от вируса.
Единственное, мы должны понимать, что лечение вируса Эпштейна-Барра у детей в домашних условиях и народными методами со стопроцентной вероятностью окажется таким же «действенным», как и в больнице. О существовании этого возбудителя мир узнал совсем недавно. А создать метод лечения того, о чем никто не подозревает, не смог бы и «народ». Это же касается и его лечения гомеопатией. Оттого единственным на данный момент средством терапии и профилактики его осложнений является, разве что, планомерная работа над укреплением иммунитета ребенка. Но если мы уверены, что его можно укрепить с помощью лекарственных трав или «памяти» воды, их тоже можно включить в терапевтическую программу.
Вирус Эпштейна-Барр (ВЭБ): симптоматика, лечение, какие заболевания вызывает
Учитывая высокое инфицирование взрослого населения вирусом Эпштейна-Барр (до 90% людей), существует несправедливо легкомысленное отношение к данному возбудителю. В последнее время проведен ряд исследований, в результате которых было выявлено, что данный вирус причастен к возникновению не только инфекционного мононуклеоза, но также относится к группе онкогенных вирусов. Он способен вызвать некоторые опухоли носоглотки, а также лимфому высокой степени злокачественности.
Вирус Эпштейна-Барр (ВЭБ) относится к представителям герпес-вирусов. В 1964 году канадскими учеными был открыт данный возбудитель, в честь которых он и получил название. По своему строению этот вирус содержит молекулу ДНК, имеющую сферическую форму. Изначально данный вирус обнаружили в клетках лимфомы. При дальнейшем изучении данного микроорганизма выяснилось, что он может вызывать многие заболевания, клиническая картина которых имеет разные «маски».
Заболевания, которые может вызвать вирус Эпштейна-Барр:
- Инфекционный мононуклеоз.
- Поражение дыхательных путей (респираторная инфекция).
- Назофарингеальная карцинома (злокачественное заболевание носоглотки).
- Лимфома Беркитта.
- Синдром хронической усталости.
Как происходит распространение вирусной инфекции?
ВЭБ передается следующими путями:
- Воздушно-капельный (является наиболее распространенным).
- Контактный (вирус передается со слюной, заражение возможно при поцелуях, при передаче игрушек у детей, использовании одной посуды, полотенец).
- Половой путь (возбудитель обнаруживается на слизистой половых органов).
- Инфицирование ребенка во время родов при прохождении через родовые пути.
- Передача вируса с кровью (при переливании компонентов крови).
- Проникновение вируса через плаценту внутриутробно.
ВЭБ или вирус герпеса человека 4-го типа
Важно! Восприимчивость человека к ВЭБ крайне высока. К 40 годам практически все люди инфицируются данным возбудителем. Но это вовсе не означает, что у человека разовьется определенное заболевание. Вероятность появления той или иной патологии, вызванной данным вирусом, во многом зависит от нашей иммунной системы. Но также и очень важна степень вирусной нагрузки при распространении инфекции. Это означает, что передача вирусных частиц от человека, болеющего заболеванием в острой стадии, в сотни раз больше, чем от вирусоносителя, не имеющего никаких симптомов.
Также интересен факт, что человек, переболевший острой ВЭБ-инфекцией, продолжает выделять возбудителя в течение 2-18 месяцев даже после полного клинического выздоровления и отсутствия каких-либо симптомов заболевания.
Инфекционный мононуклеоз
Инфекционный мононуклеоз - это инфекционное заболевание, для которого характерно распространение и размножение вируса в лимфоидной ткани человека.
Данное заболевание поражает чаще всего детей в подростковом возрасте, но может встречаться и у взрослых. Для данной патологии очень характерна сезонность с выраженным осенним и весенним пиком.
- Характерен инкубационный период, который длится 15 дней. В течение этого времени никаких симптомов заболевания не наблюдается. Зарегистрированы редкие случаи, когда инкубационный период длился около 2 месяцев.
- Лихорадка беспокоит 93% больных. У подавляющего большинства пациентов температура достигает 39-40ºС. У детей лихорадка более выражена, чем у взрослых.
- Чаще всего первым симптомом является ангина, так как миндалины ротоглотки являются первыми «входными воротами» при попадании вируса в организм. Миндалины резко увеличиваются в размерах, приобретают красный цвет и становятся отечными. Нередко на их поверхности появляется желтоватый налет в виде «островков и полосок». Данный симптом встречается практически у всех пациентов с мононуклеозом (99,5%).
- Воспаление горла (фарингит). Слизистая ротоглотки становится отечной. Пациент жалуется на боли в горле, при глотании.
- Затруднение носового дыхания больше характерно для детей, так как увеличение миндалин в носоглотке мешает делать вдох. В связи с этим дети часто начинают дышать ртом.
- Поражение практически всех лимфатических узлов (заушных, нижнечелюстных, глоточных, надключичных, подключичных, подмышечных, паховых). При пальпации узлов отмечается увеличение их размеров, а также появление резкой болезненности.
- Увеличение печени и селезенки встречается у 98% пациентов к концу первой недели заболевания. Край печени при пальпации становится плотным, болезненным. Иногда у пациента можно увидеть желтушность кожных покровов и склер глаз. Увеличение селезенки происходит несколько быстрее, чем печени. Так к 4 дню заболевания можно уже достоверно пальпировать увеличенную селезенку.
- Учащение сердцебиения.
- Реже появляются симптомы: отечность лица, насморк, диарея.
Крайне редко (в 0,1 % случаев) у пациентов происходит разрыв селезенки в результате значительного увеличения данного органа. Капсула селезенки не выдерживает натяжения и разрывается. Развивается клиническая картина внутрибрюшного кровотечения (резкое падение давления, тахикардия, обморочное состояние, резкая боль в животе, положительные перитонеальные явления, напряжение мышц брюшной стенки с левой стороны в области подреберья). В такой ситуация необходима операция в экстренном порядке для остановки кровотечения.
Помимо типичной формы заболевания с яркой клинической картиной инфекционный мононуклеоз может протекать атипично:
- Стертая форма. Для нее характерно наличие симптом, но слабо выраженных. Пациент практически не предъявляет жалобы.Также стертая форма может проявляться как острое респираторное заболевание.
- Бессимптомная форма протекает совершенно без каких-либо признаков заболевания. Человек в данном случае является лишь носителем вируса.
- Висцеральная форма характеризуется тяжелым поражением внутренних органов (почки, надпочечники, печень, сердце и др.)
Диагностика мононуклеоза
Для данного заболевания характерно:
- Появление в крови воспалительных изменений (умеренное повышение лейкоцитов, повышение скорости оседания эритроцитов (СОЭ), снижение сегментоядерных и повышение палочкоядерных нейтрофилов).
- Наиболее характерным является появление в крови специфических для данного заболевания клеток - широкоплазменных мононуклеаров. Они присутствуют у 100% больных и отличаются от других клеток своими большими размерами, а также широким светлым «поясом» вокруг темного ядра клетки.
- Снижение количества тромбоцитов. Этот процесс связан с выработкой антитромбоцитарных антител в организме, а также с дополнительным разрушением тромбоцитов в увеличенной селезенке.
С какими заболеваниями необходимо проводить дифференциальную диагностику?
Клинические симптомы некоторых заболеваний (в особенности дифтерии и лакунарной ангины) очень похожи на инфекционный мононуклеоз. Для того, чтобы их отличить и поставить правильный диагноз, нужно знать некоторые особенности этих заболеваний.
Лечение инфекционного мононуклеоза
При легкой форме заболевания лечение является исключительно симптоматическим, то есть направлено лишь на устранение и облегчение основных симптомов заболевания. Однако, при тяжелой форме схема терапии другая. Учитывая вирусный характер инфекции, основное лечение направлено на снижение активности вируса.
- Противовирусные препараты. На сегодняшний день на фармакологическом рынке существует большое количество препаратов, обладающих противовирусной активностью. Однако, в отношении вируса Эпштейна-Барр активны немногие из них. Так, например, несмотря на то, что ВЭБ относится к семейству герпес-вирусов, на него практически не действует препарат «Ацикловир» («Зовиракс»). Хорошую эффективность в отношении ВЭБ-ассоциированных инфекций показал препарат «Изопринозин» («Инозин пранобекс»), который стимулирует собственный иммунитет человека. Важно, что данное лекарственное средство можно применять у детей старше 3-х лет. Кроме того, препарат хорошо переносится и практически не вызывает нежелательных реакций. Достойные результаты показало комплексное применение «Изопринозина» с рекомбинантными альфа-интерферонами. К таким препаратам относятся: «Роферон-А», «Интрон-А», «Виферон»
- Местное лечение в виде полоскания горла растворами антисептиков (при выраженной боли в горле в раствор можно добавлять 2% раствор «Лидокаина», который обладает местным анестезирующим действием).
- Гепатопротекторы («Эссенциале») при появлении желтушного синдрома.
- Учитывая длительную лихорадку, обосновано назначение жаропонижающих препаратов. Для детей эффективно назначение «Нурофена» в каплях, а также ректальных свечей «Цефекон». Для взрослых пациентов при длительной высокой, изнуряющей лихорадке эффективно назначение препарата «Перфалган», который вводится внутривенно капельно.
- При иммунодефицитных состояниях оправдано назначение препарата «Полиоксидоний», а также витаминов группы В.
- В редких случаях инфекционный мононуклеоз протекает с обострением грибковой инфекции (особенно, у лиц с иммунодефицитом). В таких случаях необходимо добавить к схеме лечения противогрибковые препараты («Флуконазол», «Нистатин»). Если грибковая инфекция устойчива к данным препаратам, можно использовать лекарство «Кансидас».
- Назначение антибиотиков при мононуклеозе не всегда оправдано. Многие врачи склонны к тому, что назначение данной группы препаратов разрешено только в тех случаях, когда происходит присоединение бактериальной инфекции, или если изначально заболевание было вызвано микст-инфекцией (несколькими возбудителями одновременно). Наиболее часто применяемые антибиотики в данной ситуации: «Цефалоспорины» («Цефотаксим»), «Макролиды» («Макропен»).
Важно! Противопоказано введение пенициллиновой группы антибиотиков при инфекционном мононуклеозе из-за опасности развития аллергической реакции.
Залогом успеха при лечении инфекций, вызванных вирусом Эпштейна-Барр является комплексное назначение препаратов, которые усиливают действие друг друга.
Исход заболевания и прогноз
В большинстве случаев инфекционный мононуклеоз протекает без осложнений. Через 4 недели, как правило, исчезают симптомы заболевания. Но говорить о полном выздоровлении невозможно, так как вирус Эпштейна-Барр продолжает находиться в организме в лимфоидной ткани. Однако, его размножение (репликация вируса) прекращается. Именно по этой причине в организме переболевших мононуклеозом на всю жизнь остаются антитела.
Реабилитация после инфекционного мононуклеоза
Через 1 месяц после исчезновения симптомов заболевания необходимо сдать общий анализ крови. Спустя 6 месяцев нужно проверить вирусную нагрузку в организме. Для этого сдается ИФА с определением титров антител. При сохранении активности вируса в организма необходимо принимать поддерживающую противовирусную терапию в небольших дозах. Пациентам с хронической ВЭБ-инфекцией в стадии ремиссии необходимо принимать витамино-минеральные комплексы для поддержания иммунитета.
Видео: вирус Эпштейна-Барр у детей, мононуклеоз - доктор Комаровский
Синдром хронической усталости
Об этом заболевании стали говорить более 30 лет назад, когда выявили у большинства людей, страдающих схожими симптомами, вирус Эпштейна-Барр.
Симптомы заболевания
- Чувство «першения» в горле.
- Незначительное увеличение лимфатических узлов, особенно шейных и затылочных.
- Постоянная температура, чаще невысокая.
- Выраженная слабость в мышцах.
- Достоверное снижение общей работоспособности более, чем на 50% от исходной.
- Постоянное чувство усталости, разбитости.
- Нарушение режима дня, бессонница.
- Расстройство памяти.
- Боль и сухость в глазах.
- Раздражительность.
Особенности лечения
Помимо назначения противовирусной терапии, в лечении синдрома хронической усталости важно применять индивидуальный подход. К сожалению, не существует строго разработанной схемы лечения данного состояния.
Однако, эффективность имеют следующие методы:
- Общеукрепляющая терапия (иммуномодулирующие препараты, физиотерапевтические методы лечения, витаминотерапия).
- В случаях появления депрессии на фоне данного заболевания, необходима консультация психиатра.
Прогноз заболевания
В большинстве случаев пациенты отмечают улучшение состояния на фоне лечения через 1-2 года. Но, к сожалению, полного восстановления работоспособности практически не происходит.
Онкологические заболевания, вызываемые ВЭБ-инфекцией
Назофарингеальная карцинома
Назофарингеальная карцинома - злокачественное заболевание носоглотки.
Доказано, что основным пусковым фактором к развитию назофарингеальной карциномы, является длительное нахождение ВЭБ-инфекции в организме.
- Затруднение носового дыхания.
- Возможна односторонняя потеря слуха (при переходе злокачественного онкологического процесса на евстахиеву трубу).
- Часто у пациентов появляются носовые кровотечения.
- Неприятный запах изо рта и при дыхании.
- Боль в носоглотке.
- Незаживающие язвы в горле.
- Боль при глотании.
Методы лечения
Назофарингеальная карцинома является примером длительной запущенной хронической вирусной инфекции, вызвавшей онкологический процесс.
Среди методов лечения на первый план выходит борьба со злокачественным образованием:
- Хирургическое лечение. Неплохие результаты показало применение «Кибер-ножа» на ранних стадиях заболевания.
- Лучевая и химиотерапия являются дополнением к хирургическому методу. Применение данного вида лечения перед и после операции улучшают прогноз для пациента.
- Противовирусное лечение назначается после операции на длительный срок, чтобы максимально снизить активность онкогенных вирусов.
Лимфома Беркитта
Лимфома Беркитта - злокачественное заболевание, поражающее лимфоидную ткань. В запущенных стадиях возможно распространение онкологического процесса на другие органы и ткани.
В 95 % случаев к возникновению данного заболевания причастен вирус Эпштейна-Барр.
- Чаще всего заболевание начинается с поражения лимфоузлов носо-и ротоглотки, нижнечелюстных, заушных, надключичных лимфатических узлов. Именно по этой причине первыми симптомами является нарушение носового дыхания, боль при глотании.
- Заболевание прогрессирует достаточно быстро, вовлекая в патологический процесс новые группы лимфатических узлов.
- При запущенных стадиях онкопроцесса поражаются органы грудной и брюшной полости.
Лечение
Учитывая высокую злокачественность заболевания, применяются одновременно хирургический метод, а также лучевая и химиотерапия. У данного заболевания высокий риск рецидивов. При повторном появлении симптомов заболевания в крови пациента можно обнаружить высокий титр антител к вирусу Эпштейна-Барр. Именно по этой причине необходимо проводить противовирусную терапию.
Прогноз для пациента неблагоприятный, учитывая высокую злокачественность лимфомы Беркитта. В ранней стадии заболевания при своевременно начатом комплексном лечении прогноз улучшается.
Диагностика заболеваний, антитела к вирусу Эпштейна-Барр
Учитывая разнообразие заболеваний, вызываемых данным вирусом, постановка диагноза нередко бывает весьма затруднительной.
При появлении симптомов, подозрительных на ВЭБ-инфекцию, необходимо использовать дополнительные лабораторные методы, выявляющие данный возбудитель.
Вирус Эпштейна-Барр распознается нашим организмом благодаря наличию в его строении следующих чужеродных компонентов (антигенов):
Иммунная система организма отвечает на присутствие вируса в организме выработкой специфических белков против данного микроорганизма. Данные белки называют антителами, или иммуноглобулинами (Ig). При первичном попадании в организм вируса в течение 3 месяцев образуются иммуноглобулины класса М, а при хронизации инфекции и длительном нахождении возбудителя в тканях организма синтезируются иммуноглобулины класса G.
Для того, чтобы подтвердить причастность данного вируса к заболеванию, необходимо обнаружить специфические антитела (иммуноглобулины) в крови с помощью метода ИФА (иммуноферментный анализ):
- Антитела к раннему антигену свидетельствуют о ранней стадии заболевания и первичном поражении (иммуноглобулины класса М - IgM)
- Антитела к капсидному и ядерному антигену являются показателем давней инфекции и хронического характера заболевания (иммуноглобулины класса G - IgG).
Что делать, если при беременности обнаружены антитела к ВЭБ?
Несмотря на то, что ВЭБ способен проникать через плаценту к ребенку, наличие положительных антител не всегда опасно.
В каких случаях не стоит беспокоиться?
- Если обнаружен низкий титр иммуноглобулинов класса G, то, вероятно, это свидетельствует о наличии вируса в организме в неактивной стадии.
- Отсутствие каких-либо клинических проявлений вирусной инфекции.
Когда нужна противовирусная терапия во время беременности?
- При обнаружении высокого титра иммуноглобулинов класса G, даже при отсутствии симптомов заболевания, свидетствуют о наличии хронически протекающей ВЭБ-инфекции, которая может быть опасна для развития ребенка.
- Выявление антител класса М (IgM) означают обострение ВЭБ-инфекции.
Наличие антител IgM опасно для ребенка, а также создают риск для протекания данной беременности. Доказано, что наличие ВЭБ-инфекции в организме беременной женщины приводит к гестозам, угрозе прерывания, патологии плаценты, преждевременным родам, нарушению кровотока, гипоксии плода.
Подходить к назначению противовирусного лечения в период беременности необходимо индивидуально. Также обязательна консультация инфекциониста и иммунолога. Назначение любого препарата должно быть обоснованным и иметь доказательную базу.
Столь широкое распространение вируса Эпштейна-Барр, а также значительное разнообразие «масок», которые принимает эта инфекция, способствуют повышенному вниманию к данному микроорганизму. К сожалению, на данный момент, нет единой и четкой схемы лечения от данной инфекции. Более того, полное избавление от данного вируса невозможно, так как он продолжает находиться в организме в неактивной стадии. Однако, несмотря на все эти трудности, на сегодняшний день существуют препараты, которые успешно помогают бороться с симптомами данного заболевания.
Важно помнить, что нельзя пренебрегать противовирусным лечением, так как запущенная ВЭБ-инфекция способна вызвать злокачественные онкологические процессы, которые очень трудно поддаются лечению.
Вирус Эпштейна Барра (ВЭБ) - один из представителей семейства герпетических инфекций. Его симптомы, лечение и причины у взрослых и детей также схожи с цитомегаловирусом (герпесом по №6). Сам ВЭБ называют герпесом под №4 . В организме человека он может храниться годами в спящем виде, но при снижении иммунитета - активируется, вызывает острый инфекционный мононуклеоз и позже - образование карцином (опухолей) . Как ещё проявляет себя вирус эпштейн бара, как передается от больного человека здоровому, и чем лечить вирус Эпштейна Барра?
Что такое: вирус
"Эпштейн Барр"
Своё название вирус получил в честь исследователей - профессора и вирусолога Майкла Эпштейна и его аспирантки Ивоны Барр.
Вирус эйнштейна бара имеет два важных отличия от других герпесных инфекций:
- Не вызывает гибель клеток хозяина, а наоборот - инициирует их деление, разрастание ткани. Так образуются опухоли (новообразования). В медицине этот процесс получил название полиферации - патологического разрастания.
- Хранится не в ганглиях спинного мозга, а внутри иммунных клеток - в некоторых видах лимфоцитов (без их разрушения).
Вирус Эпштейна Барра отличается высокими мутагенными способностями. При вторичном проявлении инфекции он часто не поддаётся действию антител, выработанных ранее, при первой встрече.
Проявления вируса: воспаления и опухоли
Болезнь Эпштейна Барра в остром виде проявляется как грипп, простуда, воспаление . Длительное вялотекущее воспаление инициирует синдром хронической усталости и рост опухолей. При этом для различных континентов существуют свои особенности течения воспалений и локализации опухолевых процессов.
У населения Китая - вирус чаще формирует рак носоглотки. Для Африканского континента - рак верхней челюсти, яичников и почек. Для жителей Европы и Америки более характерно острое проявления инфекции - высокая температура (до 40º в течение 2-3 или 4 недель), увеличение печени и селезёнки.
Вирус Эпштейна Барра: как передается
Вирус эпштейн бар является наименее изученной инфекцией герпетического ряда. Однако известно, что пути его передачи - разнообразные и обширные:
- воздушно-капельный;
- контактный;
- половой;
- плацентарный.

Источником заражения через воздух становятся люди в острой стадии болезни (те, которые кашляют, чихают, сморкаются - то есть поставляют вирус в окружающее пространство вместе со слюной и слизью из носоглотки). В период острого заболевания преимущественный способ заражения - воздушно-капельный.
После выздоровления (снижения температуры и других симптомов ОРВИ) инфекция передаётся контактным путём (с поцелуями, рукопожатиями, общей посудой, при сексе). ВЭБ длительно находится в лимфе и слюнных железах. Человек способен легко передать вирус при контактах в течение первых 1,5 лет после заболевания . Со временем вероятность передачи вируса снижается. Однако исследования подтверждают, что 30% людей имеют вирус в слюнных железах до конца своей жизни. У других 70% - организм подавляет чужеродную инфекцию, при этом вирус не обнаруживается в слюне или слизи, но хранится в спящем виде в бета-лимфоцитах крови.
При наличии вируса в крови человека (вирусоносительстве ) он способен передаваться от матери ребёнку через плаценту. Таким же образом, вирус распространяется при переливаниях крови.
Что происходит при заражении
Вирус Эпштейна-Барра проникает в организм через слизистые оболочки носоглотки, рта или дыхательных органов. Через слой слизистой он опускается в лимфоидную ткань, проникает в бетта-лимфоциты, попадает в кровь человека.
Заметка: действие вируса в организме - двояко. Часть заражённых клеток гибнет. Другая часть - начинает делиться. При этом в острой и хронической стадии (носительстве) преобладают разные процессы.
При остром заражении происходит гибель заражённых клеток. При хроническом носительстве - инициируется процесс деления клеток с развитием опухолей (однако такая реакция возможна при ослабленном иммунитете, если же защитные клетки достаточно активны - рост опухолей не происходит).
Первичное проникновение вируса чаще происходит бессимптомно. Заражение вирусом Эпштейна Барра у детей проявляется видимыми симптомами только в 8-10% случаев . Реже - формируются признаки общего заболевания (через 5-15 дней после заражения). Наличие острой реакции на заражение свидетельствует о низком иммунитете, а также о наличии различных факторов, которые снижают защитные реакции организма.
Вирус Эпштейна Барра: симптомы, лечение
Острое инфицирование вирусом или его активацию при снижении иммунитета сложно отличить от простуды, ОРЗ или ОРВИ . Симптомы эпштейн бара получили название инфекционного мононуклеоза. Это - общая группа симптомов, которые сопровождают целый ряд инфекций. По их наличию нельзя диагностировать вид заболевания точно, можно только заподозрить наличие инфекции.
Кроме признаков обычного ОРЗ, могут наблюдаться симптомы гепатита, ангины, а также сыпь . Проявления сыпи увеличивается при лечении вируса антибиотиками-пенициллинами (такое ошибочное лечение часто назначают при неправильной диагностике, если вместо диагноза ВЭБ человеку ставят диагноз ангины, ОРЗ). Эпштейна-Барра - вирусная инфекция у детей и взрослых, лечение вирусов антибиотиками - малорезультативно и чревато осложнениями .
Инфекция Эпштейна Барра симптомы
В 19 веке это заболевания называли необычной лихорадкой, при которой увеличиваются печень и лимфоузлы, болит горло. В конце 21 века оно получило собственное название - инфекционный мононуклеоз Эпштейна-Барр или синдром Эпштейна-Барр.
Признаки острого мононуклеоза:
- Симптомы ОРЗ - плохое самочувствие, температура, насморк, увеличенные лимфоузлы.
- Симптомы гепатита : увеличение печени и селезёнки, боль в левом подреберье (из-за увеличенной селезёнки), желтуха.
- Симптомы ангины : болезненность и покраснение горла, увеличенные шейные лимфоузлы.
- Признаки общей интоксикации : слабость, потливость, болезненность в мышцах и суставах.
- Симптомы воспалений дыхательных органов : затруднённое дыхание, кашель.
- Признаки поражения центральной нервной системы : головная боль и головокружения, депрессия, нарушения сна, внимания, памяти.

Признаки хронического вирусоносительства:
- Синдром хронической усталости, анемия .
- Частые рецидививы различных инфекций - бактериальных, вирусных, грибковых. Частые респираторные инфекции, проблемы пищеварения, фурункулы, сыпи.
- Аутоиммунные заболевания - ревматоидный артрит (боль в суставах), красная волчанка (покраснения и высыпания на коже), синдромом Шегрена (воспаление слюнных и слёзных желез).
- Онкология (опухоли).
На фоне вялотекущего заражения вирусом Эпштейна Барра у человека часто проявляются другие типы герпетической или бактериальной инфекции. Заболевание приобретает обширный характер, отличается сложностью диагностики и лечения. Поэтому часто вирус эйнштейна протекает под маской других инфекционных хронических заболеваний с волнообразными проявлениями - периодическими обострениями и стадиями ремиссии.
Вирусоносительство: хроническая инфекция
Все типы герпесвирусов селятся в организме человека пожизненно. Заражение часто происходит бессимптомно. После первичного заражения вирус остаётся в организме до конца жизни (хранится в бетта-лимфоцитах). При этом человек часто не догадывается о носительстве.
Деятельность вируса контролируют антитела, которые вырабатывает иммунная система. Не имея возможность размножиться и проявить себя активно, инфекция Эпштейна-Барра спит до тех пор, пока нормально функционирует иммунитет.
Активация ВЭБ происходит при значительном ослаблении защитных реакций . Причинами такого ослабления могут быть хронические отравления (алкоголизм, промышленные выбросы, сельскохозяйственные гербициды), вакцинация, химиотерапия и облучение, пересадка тканей или органов, другие операции, длительный стресс . После активации вирус распространяется из лимфоцитов на слизистые поверхности полых органов (носоглотки, влагалища, каналов мочеточников), откуда попадает к другим людям и вызывает заражение.
Медицинский факт: вирусы герпетического типа обнаруживают, как минимум, у 80% обследованных людей. Инфекция бара присутствует в организме большинства взрослого населения планеты.
Эпштейн Барр: диагностика
Симптомы вируса Эпштейна Барр похожи на признаки заражения цитомегаловирусом (также герпетическая инфекция под №6, которая проявляется длительным ОРЗ). Отличить тип герпеса, назвать точно вирус-возбудитель - можно только после лабораторных исследований анализов крови, мочи, слюны.
Анализ на вирус Эпштейна Барра включает несколько лабораторных обследований:

- Обследуют кровь на вирус эпштейн барра. Этот метод называется ИФА (иммуноферментный анализ) определяет наличие и количество антител к инфекции . При этом в крови могут присутствовать первичные антитела типа М и вторичные типа G. Иммуноглобулины М образуются при первом взаимодействии организма с инфекцией или при её активации из спящего состояния. Иммуноглобулины G образуются для контроля вируса при хроническом носительстве. Вид и количество иммуноглобулинов позволяет судить о первичности заражения и о его давности (большой титр тел G диагностируется при недавно перенесённой инфекции).
- Обследуют слюну или другую биологическую жидкость организма (слизь из носоглотки, выделения из половых органов). Это обследование называют ПЦР, оно направлено на обнаружение ДНК вируса в пробах жидкостных сред . Метод ПЦР используется для обнаружения различных типов герпетических вирусов. Однако при диагностике вируса Эпштейна барра этот метод показывает низкую чувствительность - всего 70 % в отличие от чувствительности обнаружения герпесов 1,2 и 3 типа - 90%. Это объясняется тем, что вирус бара не всегда присутствует в биологических жидкостях (даже при наличии заражения). Поскольку метод ПЦР не даёт надёжные результаты наличия или отсутствия инфекции, его используют как тест-подтверждение. Эпштейна-Барра в слюне - говорит, что вирус есть. Но не показывает когда произошло заражение, и связан ли воспалительный процесс с наличием вируса.
Вирус Эпштейна Барра у детей: симптомы, особенности
Вирус Эпштейна-Барра у ребенка с нормальным (средним) иммунитетом может не проявляться болезненными симптомами. Поэтому заражение вирусом детей дошкольного и младшего школьного возраста часто происходит незаметно, без воспаления, температуры и других признаков болезни.
Вирус Эпштейна-Барра у детей подросткового возраста чаще вызывает болезненное проявление инфекции - мононуклеоз (температуру, увеличенные лимфоузлы и селезёнку, боль в горле). Это связано с более низкой защитной реакцией (причина ухудшения иммунитета - гормональная перестройка).
Болезнь Эпштейна-Барра у детей имеет особенности:
- Сокращаются инкубационные сроки болезни - с 40-50 дней они уменьшают до 10-20 дней после проникновения вируса на слизистые оболочки рта, носоглотки.
- Сроки выздоровления определяются состоянием иммунитета. Защитные реакции ребёнка часто работают лучше, чем взрослого (сказывают пагубные привычки, малоподвижный образ жизни). Поэтому дети выздоравливают быстрее.
Как лечить Эпштейна-Барр у детей? Зависит ли лечение от возраста человека?
Вирус Эпштейна Барра у детей: лечение острой инфекции
Поскольку ВЭБ - самый малоизученный вирус, его лечение также находится в стадии исследований. Для детей назначают только те препараты, которые прошли стадию длительной апробации с выявлением всех побочных эффектов . В настоящее время нет противовирусных препаратов от ВЭБ, которые рекомендованы для лечения детей любого возраста. Поэтому детское лечение начинается с общей поддерживающей терапии, и только в случаях острой необходимости (угрозы жизни ребёнку) применяют противовирусные препараты. Как лечить вирус эпштейн бара в стадии острой инфекции или при обнаружении хронического носительства?

В остром проявлении вирус Эпштейна-Барр у ребенка лечится симптоматически. То есть при появлении симптомов ангины - полоскают и обрабатывают горло, при появлении симптомов гепатита - назначают препараты для поддержания печени. Обязательна витаминно-минеральная поддержка организма, при длительном затяжном течении - иммуностимулирующие препараты . Вакцинацию после перенесённого мононуклеоза откладывают минимум на 6 месяцев.
Хроническое носительство не подлежит лечению, если он не сопровождается частыми проявлениями других инфекций, воспалений. При частых простудных болезнях необходимы меры по укреплению иммунитета - закаливающие процедуры, прогулки на свежем воздухе, занятия физкультурой, витаминно-минеральные комплексы.
Вирус Эпштейна Барра: лечение противовирусными препаратами
Специфическое лечение вируса назначают тогда, когда организм не справляется с инфекцией самостоятельно. Как лечить вирус эпштейн бара? Используется несколько направлений лечения: противодействие вирусу, поддержка собственного иммунитета, его стимуляция и создание условий для полноценного протекания защитных реакций. Таким образом, лечение вируса Эпштейна-Барр использует следующие группы препаратов:
- Иммуностимуляторы и модуляторы на основе интерферона (специфического белка, который вырабатывается в организме человека при вмешательстве вируса). Интерферон-альфа, ИФН-альфа, реаферон.
- Препараты с веществами, которые подавляют размножение вирусов внутри клеток. Это - валацикловир (препарат валтрекс), фамцикловир (препарат фамвир), ганцикловир (препарат цимевен), фоскарнет. Курс лечения - 14 дней, при этом первые 7 дней рекомендуется внутривенное введение препаратов.
Важно знать: эффективность ацикловира и валацикловира против вируса Эпштейна Барра находится в стадии исследования и научно не доказана. Другие препараты - ганцикловир, фамвир - также являются относительно новыми и недостаточно изученными, они имеют широкий список побочных действий (анемия, нарушения работы ЦНС, сердца, пищеварения). Поэтому при подозрении на вирус Эпштейна-Барра, лечение антивирусными препаратами не всегда возможно из-за побочных эффектов и противопоказаний.
При лечении в стационарах назначают также гормональные препараты:
- Кортикостероиды - гормоны для подавления воспалений (не действуют на возбудитель инфекции, только блокируют воспалительный процесс). Например, преднизолон.
- Иммуноглобулины - для поддержки иммунитета (вводят внутривенно).
- Гормоны тимические - для предупреждения инфекционных осложнений (тималин, тимоген).
При обнаружении низких титров вируса Эпштейна Барра лечение может быть общеукрепляющим - витамин ы (в качестве антиоксиданотв) и препараты для уменьшения интоксикации (сорбенты ). Это - поддерживающая терапия. Её назначают при любых инфекциях, болезнях, диагнозах, в том числе и при положительном анализе на вирус Эпштейна-Барра. Лечение витаминами и сорбентами разрешено всем категориям больных людей.
Как вылечить вирус Эпштейна Барра
Медицинские исследования задаются вопросом: вирус Эпштейна-Барра - что это - опасная инфекция или спокойный сосед? Стоит ли бороться с вирусом или озаботиться поддержанием иммунитета? И как вылечить вирус Эпштейна Барра? Ответы медиков неоднозначны. И до тех пор, пока не изобретено достаточно эффективное лекарство от вируса, надо полагаться на иммунный ответ организма .
В человеке заложены все необходимые реакции защиты от инфекций. Для защиты от чужеродных микроорганизмов необходимо полноценное питание, ограничение отравляющих веществ, а также позитивные эмоции, отсутствие стрессов. Сбой в иммунной системе и заражение вирусом происходит при её ослаблении. Это становится возможным при хронических отравлениях, длительной терапии лекарственными препаратами, после вакцинации.
Лучшее лечение вируса - это создать организму здоровые условия, очистить его от токсинов, обеспечить полноценным питанием , дать возможность вырабатывать собственные интерфероны против инфекции.
Изучение вируса Эпштейна-Барр в последние годы радикально изменило представление обо всём, что касается здоровья. Он изводит человеческий организм по полной программе, вызывая самые разные и порой никак не связанные между собой патологии.
Оказалось, что вирус Эпштейна-Барр из разряда тех заболеваний, которые раньше и болезнями никто не считал, наносит существенный вред человеку, к тому же является первопричиной и пусковым механизмом множества неприятных и даже опасных проблем в плане здоровья.
Эта инфекция не поддаётся полному истреблению и продолжает портить жизнь человеку с момента внедрения в организм, вызывая самые непредсказуемые последствия. Вирус Эпштейна-Барр по статистике обитает в теле 60% детей возрастом до 5-ти лет и практически у 100% взрослого населения планеты Земля.
Что это за болезнь?
Этот вирус из семейства герпетических, а именно герпес 4-го типа. Вирус Эпштейна-Барр наносит удар по иммунитету, ЦНС, а также всем системам и органам человека.
Внедряясь через слизистые оболочки рта и носа, проникает в кровоток и разносится по организму. Именно поэтому ВЭБ очень многоликий и может иметь различные проявления, начиная от лёгкого недомогания до чрезвычайно серьёзных проблем со здоровьем.
Бывают случаи, когда носитель вируса Эпштейна-Барр сам никогда не страдает от его проявлений. Многие известные медики считают его виновником всех существующих заболеваний среди человечества.
В медицинской литературе, для лучшего визуального восприятия вирус Эпштейна-Барр обозначается аббревиатурой VEB или ВЕБ.
Распространенность болезни
ВЕБ один из самых часто встречающихся вирусов в мире среди населения. Согласно статистике ВОЗ (всемирной организации здравоохранения) 9 человек из 10 носители этой герпетической инфекции.
Несмотря на это его исследования начались совсем недавно, поэтому нельзя говорить, что он достаточно хорошо изучен. Часто дети инфицируются ВЕБ внутриутробно или в первые несколько месяцев после рождения.
Последние исследования показывают, что именно вирус Эпштейна-Барр является провоцирующим фактором других патологий, что не поддаются полному излечению.
А именно:
- Ревматоидного полиартрита;
- Аутоиммунного тиреоидина;
- Сахарного диабета.
Однако к заболеваниям инфекция приводит не самостоятельно, а взаимодействуя с другими вирусными поражениями.
Если человек подвержен синдрому хронической усталости и ему кажется, что он не высыпается, в организме нехватка витаминов или реакция на погодные условия, то возможно, что именно вирус Эпштейна-Барр провоцирует все вышеперечисленные симптомы.
Зачастую именно выступает причиной упадка жизненных сил.
Пути заражения
Источниками инфекции ВЕБ выступают:
- Те, у кого он присутствует в активной форме с последних дней инкубационного периода;
- Люди, которые заразились вирусом более полугода назад;
- Любой носитель вируса — потенциальный источник инфицирования для всех с кем контактирует.
Наиболее уязвимые категории для потенциального заражения:
- Женщины в период беременности;
- ВИЧ позитивные;
- Дети в возрасте до 10-ти лет.
Пути передачи ВЕБ:
Как происходит заражение у взрослых?
Этапы заражения:

Симптомы заболевания
Чаще всего люди инфицируются ВЕБ в раннем (детском или подростковом) возрасте, поскольку он имеет много путей заражения при контакте с инфицированным человеком.
У взрослых вирус Эпштейна-Барр реактивируется и не имеет острой симптоматики.
Симптомы первичного заражения:


Для хронического течения вируса Эпштейна-Барр характерно длительное проявление симптомов различного вида и уровня интенсивности.
А именно:
- Быстрая утомляемость и общая слабость;
- Сильная потливость;
- Затруднение носового дыхания;
- Болевые ощущения в суставах и мышцах;
- Периодический лёгкий кашель;
- Постоянные головные боли;
- Ноющие боли справа в подреберье;
- Психические нарушения, эмоциональная нестабильность, депрессивные состояния, ухудшение концентрации внимания и провалы в памяти;
- Расстройства сна;
- Воспалительные заболевания дыхательных путей и расстройства ЖКТ.
Фото проявлений вируса:
Чем опасен вирус Эпштейна-Барр у взрослых?
При однократном инфицировании Эпштейна-Барр навсегда остаётся в человеческом организме. При хорошем состоянии здоровья течение инфекции не имеет выраженных симптомов или с минимальными проявлениями.
Когда иммунная система инфицированного ослаблена другими факторами, то, как правило, вирус Эпштейна-Барр поражает следующие органы и системы:
- Слизистые оболочки верхних дыхательных путей и ЛОР-органов;
- Эпителиальные клетки;
- Нервные волокна;
- Макрофаги;
- НК-клетки;
- Т-лимфоциты.
Чрезвычайную опасность вирус Эпштейна-Барр представляет для ВИЧ-позитивных людей. Заражение им для них может стать причиной летального исхода.
Какие болезни может спровоцировать вирус Эпштейна-Барр у взрослых?
Осложнённые последствия:

Развитие онкопатологий:
- Лимфома;
- Лимфогранулёма;
- Рак гланд, новообразования ЛОР-органов;
- Рак ЖКТ.
Клетки Эпштейна-Барр находят в большей части образцов биопсии вместе со злокачественными клетками. Он не является основной причиной раковых опухолей, но выступает провоцирующим фактором вместе с другими патологиями.
Заболевания аутоимунной системы:
- Сахарный диабет;
- Рассеянный склероз;
- Артриты.
Вирус Эпштейна-Барр наряду вместе с другими повреждающими клетки вирусами приводит к нарушениям иммунного ответа. Свои собственные клетки иммунитет воспринимает вражескими и начинает их атаковать, таким образом, повреждая.
Нарушения в работе иммунитета:
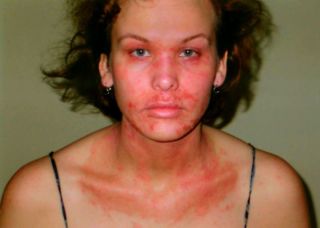
Заболевания кровеносной системы:

Помимо всего прочего, наличие ВЭБ может спровоцировать развитие бактериальных и грибковых болезней. А также поражение ЦНС и снижение общего тонуса организма, в следствии чего развивается синдром хронической усталости.
Диагностические меры
При подозрении на заражение ВЭБ больной обращается к доктору — терапевту, которым проводится очный осмотр и анализ жалоб пациента.

Методы исследования, позволяющие выявить вирус Эпштейна-Барр:
- ИФА — позволяет определить присутствие антител к разным антигенам Эпштейна-Барр, это помогает выявить форму инфекции: хроническую, острую, бессимптомную;
- ПЦР — по данному методу возможно выяснить есть ли вирус у человека. Он используется для детей, чья несформированная иммунная система не вырабатывает антител к ВЭБ. Также этот метод используется с уточняющей целью при сомнительном результате ИФА.
Расшифровка анализов ПЦР:
- Главный критерий даёт возможность узнать про наличие вируса в организме;
- Результат может быть положительный либо отрицательный;
- При этом положительный результат никаким образом не говорит о наличии острого или хронического процесса, несмотря на присутствие ВЭБ у человека;
- Положительный результат анализа означает, что пациент уже заразился ВЭБ;
- При отрицательном анализе можно с уверенностью сказать, что в организм человека никогда не проникал ВЭБ.
Расшифровка анализов ИФА:
- Относительно всех антигенов ИФА помимо положительного или отрицательного результата, ещё бывает сомнительным;
- В случае сомнительного результата, анализ требуется пересдать спустя 7-10 дней;
- В случае положительного результата — вирус Эпштейна-Барр присутствует в организме;
- По результатам, какие именно антигены выявлены, можно судить о стадии инфицирования (бессимптомная, хроническая, острая).
Этот анализ позволяет определить присутствие антигена в человеческом организме:
- lgG к капсидному антигену VCA
— в случае отрицательного результата, организм человека никогда не сталкивался с ВЭБ. Но при этом может быть присутствие клеток ВЭБ в организме, если заражение случилось от 10 до 15 дней назад. Положительный результат свидетельствует о присутствии вируса у человека. Но он не может говорить о том, в какой стадии находится инфекция и о том, когда именно произошло заражение. Результаты:
- от 0,9 до 1 — анализ требуется пересдать;
- gG к нуклеарному антигену EBNA
— при положительном результате человек имеет иммунитет к ВЭБ, но это не говорит о хроническом течении инфекции, при отрицательном анализе в организм пациента никогда не проникал вирус этого типа. Результаты:
- до 0,8 — результат отрицательный;
- от 1,1 — результат положительный;
- от 0,9 до 1 — анализ требует пересдачи;
- lgG к раннему антигену EA
— в случае, когда lgG к нуклеарному антигену анти-lgG-NA отрицательный, то инфицирование произошло недавно, является первичным инфицированием. Результаты:
- до 0,8 — результат отрицательный;
- от 1,1 — результат положительный;
- 0,9 -1 — анализ требует пересдачи;
- lgM к капсидному антигену VCA
— при положительном результате, речь идёт о недавнем заражении (до трёх месяцев), а также о реактивации инфекции в организме. Положительный показатель этого антигена может присутствовать от 3-х месяцев до года. Близкий к положительному анти-lgM-VCA также может указывать на хроническое течение инфекции. При остром течении Эпштейна-Барр этот анализ смотрят в динамике, чтобы можно было судить об адекватности лечения. Результаты:
- до 0,8 — результат отрицательный;
- от 1,1 и выше — результат положительный;
- от 0,9 до 1 — анализ требует пересдачи.
Расшифровка анализа на ВЭБ
Чтобы точно расшифровать результат лабораторного исследования на ВЭБ, целесообразно воспользоваться таблицей:
| Стадии инфицирования | анти-IgG-NA | анти-IgG-ЕА | анти-IgG-VCA | анти-IgM-VCA |
| Вируса в организме нет | — | — | — | — |
| Первичное заражение | — | — | — | + |
| Первичная инфекция в острой стадии | — | ++ | ++++ | ++ |
| Недавнее инфицирование (до полугода) | — | ++ | ++++ | + |
| Инфицирование произошло в прошлом | + | -/+ | +++ | — |
| Хроническое течение | -/+ | +++ | ++++ | -/+ |
| Вирус в стадии реактивации (обострения) | -/+ | +++ | ++++ | -/+ |
| Наличие опухолей, спровоцированных ВЭБ | -/+ | +++ | ++++ | -/+ |
Методы лечения
ВЭБ, как и остальные не поддаётся полному излечению. Клетки ВЭБ остаются в организме на всю жизнь, и влияние их контролируется иммунной системой. Когда иммунитет снижается, то вирус переходит в активную форму.
Общие принципы лечения
К ним относятся такие основные принципы:
- Активность инфекции блокируется противовирусными препаратами и стимуляцией общей сопротивляемости организма. При всех своих возможностях даже современная медицина не может помочь убить все клетки вируса Эпштейна-Барр, или полностью вывести их из организма;
- Инфекционный мононуклеоз лечится в условиях стационара или в домашних условиях под наблюдением специалиста;
- Дополнительно пациенту назначается соблюдения постельного режима и рациональное питание с ограничением физической активности. Больному рекомендуется обильное питьё, включение в рацион кисломолочных продуктов, питание с достаточным содержанием белка. Исключение продуктов, способных вызвать аллергические реакции;
- Синдром хронической усталости помогут нейтрализовать:
- Соблюдение режима сна и отдыха;
- Рациональное питание;
- Витаминные комплексы;
- Умеренные физические нагрузки;
- Медикаментозное лечение ВЭБ комплексное и направлено на укрепление иммунитета , снятие симптоматических проявлений, снижение их агрессивности. А также включает в себя профилактические меры с целью предупреждения осложнений.
Медикаментозное лечение
Для медикаментозной терапии могут быть назначены следующие препараты.
Иммуностимулирующие препараты — средства применяются в периоды обострения ВЭБ и для восстановления после инфекционного мононуклеоза:
- Арбидол;
- Виферон;
- Интерферон;
- Гроприназин;
- Лаферобион.
Противовирусные препараты — используются при терапии осложнений, вызванных ВЭБ:
- Герпевир;
- Валвир;
- Валтрекс.
Антибактериальные препараты — назначаются в случаях осложнений бактериальными инфекциями, такими как воспаление лёгких, и др. Могут применяться любые антибактериальные препараты, кроме пенициллинов.
Например:
- Цефодокс;
- Линкомицин;
- Азитромицин;
- Цефтриаксон.
Витаминные комплексы — используются для восстановления после острой стадии ВЭБ, а также для профилактики осложнений:
- Дуовит;
- Компливит;
- Витрум.
Сорбенты — нужны для облегчения проявлений инфекционного мононуклеоза. Способствуют выводу токсических веществ:
- Белый уголь;
- Атоксил;
- Полисорб;
- Энтеросгель.
Поддерживающие препараты для печени (гепатопротекторы) — помогают поддержать печень после острого периода ВЭБ:
- Карсил;
- Эссенциале;
- Гепабене;
- Дарсил.
— используются для профилактики осложнений, которые способен вызвать ВЭБ:
- Кетотифен;
- Цетрин;
- Эдем;
- Супрастин;
- Диазолин.
Средства для обработки ротовой полости — используются в профилактических мерах для санации полости рта:
- Декатилен;
- Инглалипт;
- Хлорофиллипт.
Противовоспалительные — снимают проявления лихорадки и общие симптомы недомогания:
- Парацетамол;
- Нурофен;
- Ибупрофен;
- Нимесулид.
Исключение составляет Аспирин.
Глюкортикостероидные — помогают бороться с тяжёлыми осложнениями:
- Дексаметозон;
- Преднизолон.
Медикаментозное лечение назначается лечащим врачом в строго индивидуальном порядке в каждом конкретном случае. Бесконтрольный приём медицинских препаратов может быть не только бесполезен, но и опасен.
Для борьбы с хронической усталостью, которая вызвана присутствием вируса Эпштейна-Барр в организме, больному назначают лечение, состоящее из приёма:
- Поливитаминов;
- Антидепрессантов;
- Противогерпетических препаратов;
- Сердечно — сосудистых;
- Препаратов поддерживающих нервную систему:
- Инстенон;
- Энцифабол;
- Глицин.
Народные способы лечения
Народные средства имеют хороший эффект при борьбе со многими заболеваниями, вирус Эпштейна-Барр не исключение. Народные методы прекрасно дополняют традиционные методы лечения при остром течении вируса и при инфекционном мононуклеозе.
Они направлены на укрепление общих иммунных качеств, снятие воспаления и избежание обострения заболевания.

Эхинацея:
- Настой эхинацеи прекрасно укрепляет иммунную систему и помогает избежать обострений;
- Его стоит употреблять ежедневно, по 20 капель на стакан воды.
Зеленый чай:

Настойка женьшеня:
- Настойка женьшеня — просто кладезь для защитных сил человеческого организма;
- Её следует добавлять в чай, около 15 капель на стакан напитка.

Последствия вируса Эпштейна-Барр при беременности
В случае планирования беременности, при подготовке будущим родителям назначается ряд анализов.

При этом особое внимание уделяется инфекциям.
Они могут оказывать влияние на зачатие, течение беременности и благоприятное её завершение рождением здорового ребёнка.
Среди таких инфекций ВЭБ занимает достаточно весомое значение.
Он относится к ряду «TORCH»:
- Т — токсоплазмоз (toxoplasmosis);
- О — другие (others): листериоз, хламидиоз, корь, сифилис, гепатит В и С, ВИЧ;
- R — (rubella);
- С — цитомегаловирус (cytomegalovirus);
- H — герпес (herpes simplex virus).
Заражение любой из ТОРЧ-инфекций при беременности может стать губительным для ребёнка, вызвать серьёзные проблемы со здоровьем, уродства и патологии несовместимые с жизнью.
Именно поэтому прохождение этого анализа, путём неприятной процедуры — взятия крови из вены обязательно. Своевременная терапия и постоянное наблюдение специалистов способны минимизировать риски для здоровья плода.
Такой анализ у будущей мамы проводится не только во время планирования, но и дважды в течение периода вынашивания, а именно на сроках 12 и 30 недель.
По результатам анализов принято делать выводы касательно таких моментов:
- При отсутствии в крови антител к ВЭБ требуется активно наблюдаться и максимально обезопасить себя от возможного заражения;
- При наличии положительных иммуноглобулинов класса М с рождением ребёнка требуется повременить до момента выработки антител к данному виду вируса;
- Кровь содержит иммуноглобулины класса G — это означает наличие антител в организме будущей мамы, а значит, её иммунитет максимально возможно будет защищать малыша.
Когда у беременной женщины вирус Эпштейна-Барр обнаруживают в активной острой форме, это требует срочной госпитализации и терапии в стационаре под контролем специалистов.
Меры направлены на нейтрализацию симптомов и поддержку иммунной системы будущей матери, путём ввода противовирусных медикаментов и иммуноглобулинов.
Нельзя сказать наверняка, как именно ВЭБ повлияет на течение беременности и состояния здоровья плода. Однако достоверно известно, что у малышей, чьи матери в период беременности переносят активную форму вируса Эпштейна-Барр, часто встречаются пороки развития.
В то же время наличие его в организме женщины в первичной или острой форме не исключает рождения здорового ребёнка, а его отсутствие — не гарантирует.
Вероятные последствия заражения ВЭБ в период беременности:
- Выкидыши и мертворождения;
- Преждевременные роды;
- Отставание в развитии (ЗВУР);
- Осложнения в родах: сепсис, маточные кровотечения, ДВС-синдром;
- Нарушения в развитии ЦНС малыша. Обусловлено тем, что ВЭБ поражает нервные клетки.
Прогноз заболеваная
Как правило, попадание в систему организма вируса Эпштейна-Барр сопровождают различные симптомы, от лёгкого недомогания, до более серьёзных проявлений.
При правильном и адекватном лечении и нормальном состоянии иммунной системы этот вирус не наносит существенного ущерба организму и не мешает нормальной жизни человека.
Меры профилактики
Учитывая распространённость ВЭБ, и простоту его передачи чрезвычайно сложно уберечь себя от заражения.
Перед медиками всего мира стоит задача изобретения профилактических средств, для борьбы с этим вирусом, поскольку он является провоцирующим фактором в развитии онкологических процессов и других опасных болезней.
Множество научно — исследовательских центров сегодня проводят клинические испытания по этому вопросу. Обезопасить себя от инфицирования невозможно, но можно обойтись минимальными последствиями, имея сильный организм.
Поэтому меры профилактики ВЭБ направлены на общее укрепление защитных функций тела человека:



